Pautas para el manejo del TOC en niños y adolescentes
David R. Rosenberg, M.D.
Profesor y presidente del Department of Psychiatry and Behavioral Neurosciences,
Jefe de psiquiatría y psicología infantil,
WSU School of Medicine,
Detroit, Michigan
- Las pautas de tratamiento para el TOC en niños y adolescentes recomiendan:
- La TCC como tratamiento inicial para el TOC de leve a moderado.
- La TCC sola o en combinación con un ISRS para el TOC moderado.
- La TCC más un ISRS para los casos graves.
- Los cuatro fármacos aprobados por la FDA para el TOC en niños y adolescentes son:
- Sertralina.
- Fluoxetina.
- Fluvoxamina.
- Clomipramina.
- Para los pacientes que responden parcialmente o que presentan una falta de respuesta al tratamiento, las recomendaciones incluyen:
- Cambiar a otro ISRS.
- Potenciar con TCC, clomipramina y antipsicóticos atípicos.

Pasemos al sexto video: pautas para el manejo del TOC en niños y adolescentes.
Ahora bien, cabe señalar que las psicoterapias orientadas a la introspección, no parecen servir para los síntomas obsesivos y compulsivos centrales.
Hasta el momento, los tratamientos eficaces son la terapia cognitiva conductual individual o familiar, que incluye la terapia de exposición y prevención de respuesta, y los potentes inhibidores de la recaptación de serotonina.

Pareciera haber un consenso generalizado respecto a que, el tratamiento recomendado para los síntomas obsesivo-compulsivos leves, caracterizados por una puntuación de 16 a 19 en la Escala de Yale-Brown para el Trastorno Obsesivo-Compulsivo en Niños, es solo la TCC.
Y, hasta el momento, la evidencia sugiere que la TCC tiene un tamaño del efecto mayor que los inhibidores selectivos de la recaptación de serotonina.

Para los síntomas moderados del TOC, con una puntuación de la CY-BOCS de 20 a 29, recomendamos comenzar con la TCC sola o con la TCC más un ISRS.
Ahora bien, obviamente, hay algunas familias que no considerarán el tratamiento farmacológico bajo ninguna circunstancia.
Algunas familias quieren probar primero la terapia cognitiva conductual, antes de recurrir al tratamiento farmacológico, y otras, piensan que los síntomas son tan incapacitantes que están dispuestas a probar inicialmente tanto la terapia cognitiva conductual como el tratamiento con inhibidores selectivos de la recaptación de serotonina.
Además, me gustaría remarcar que existe buena evidencia que muestra que, si se utiliza la terapia cognitiva conductual junto con un tratamiento farmacológico, a menudo, se terminan utilizando dosis más bajas de fármacos, lo que puede resultar en menos efectos adversos.

Para los síntomas graves del TOC, es decir, una puntuación de la CY-BOCS de 30 a 40, recomendamos comenzar con la TCC más un ISRS. Normalmente, estos síntomas son tan graves que la terapia cognitiva conductual, por sí sola, no es suficiente para reducir la ansiedad a niveles en los que pueda funcionar. Por lo tanto, se necesita una intervención farmacológica para, al menos, disminuir la ansiedad a un nivel en el que las estrategias de la terapia cognitiva conductual puedan funcionar.

Ahora bien, en algunos de los ensayos, la evidencia es bastante buena respecto a que la terapia combinada, es decir, la terapia cognitiva conductual más un inhibidor selectivo de la recaptación de serotonina, fue superior al tratamiento solo con fármacos, al tratamiento solo con terapia cognitiva conductual y al placebo.
Por lo tanto, hubo una mayor y mejor respuesta y, también, una mayor probabilidad de remisión con el uso de la terapia cognitiva conductual y un inhibidor selectivo de la recaptación de serotonina.

La remisión se caracteriza por una puntuación de la CY-BOCS menor a 10, la cuál, no suele obtenerse en el tratamiento del trastorno obsesivo-compulsivo. Particularmente en niños y adolescentes, suele haber una respuesta, aunque puede haber un deterioro funcional continuo.
Se considera respuesta parcial a la disminución del 35 % al 50 % en la puntuación de la CY-BOCS, después de un mínimo de 10 semanas de una dosis óptima tolerada.
La falta de respuesta se considera como una remisión de los síntomas menor al 35 %.

En cuanto a la remisión, lo que recomendamos son sesiones de mantenimiento de terapia cognitiva conductual, nuestro programa ofrece sesiones de refuerzo durante al menos 12 meses, según sea necesario, y continuar con el ISRS en una dosis óptima, durante al menos 12 meses.
En relación al tratamiento farmacológico, lo que recomendamos en nuestra clínica es que, una vez que hay una mejoría suficiente con el fármaco en una dosis determinada, se comience a contar el plazo de un año.

En el caso de que exista una respuesta parcial, se puede cambiar a otro ISRS. Esta es una recomendación perfectamente razonable.
Dicho esto, algunos profesionales se muestran algo dubitativos a la hora de hacerlo porque piensan: “si cambio a otro ISRS, ¿perderé la reducción de los síntomas del 35 % al ??50 %?“ Por lo tanto, una cosa que se puede hacer, si no se ha hecho antes, es potenciar con la terapia cognitiva conductual y, la otra, es potenciar con el inhibidor de la recaptación de serotonina, que también es un inhibidor de la recaptación de noradrenalina, la clomipramina. La potenciación con la clomipramina puede aumentar significativamente la respuesta al tratamiento y existen estudios que lo han demostrado.

Para la falta de respuesta, las opciones son: cambiar a otro ISRS, potenciar con terapia cognitiva conductual, si no se administró previamente, potenciar con clomipramina, o potenciar con un antipsicótico atípico como risperidona, quetiapina, aripiprazol y tratar los trastornos comórbidos concomitantes.

Pasemos a las pautas de dosificación de fármacos para el TOC en niños y adolescentes.
El mantra, como sabe cualquier psiquiatra de niños y adolescentes y la mayoría de los pediatras, es empezar con una dosis baja e ir lento.
He visto muchos tratamientos farmacológicos, muchos fármacos, que son perfectamente razonables, ser arruinados por aumentar la dosis demasiado rápido. Sin embargo, lo único que se logra al hacer esto, es aumentar el riesgo de efectos adversos y reducir la capacidad del paciente de tolerar y acostumbrarse al fármaco.
Por lo tanto, me gusta dejar que el fármaco actúe durante al menos dos o tres semanas antes de aumentar la dosis, porque sabemos que, incluso con las dosis más bajas, cuanto más tiempo estén en el sistema, al menos para muchos pacientes, se puede ver una mayor eficacia.

Para la sertralina, la dosis inicial en niños es de 12,5 mg/día a 25 mg/día y, en adolescentes, es de 25 mg/día a 50 mg/día. Generalmente, me gusta iniciar con 25 mg/día, recordando el mantra de empezar con una dosis baja. El rango de dosis habitual es de 50 mg/día a 200 mg/día.
Para la fluvoxamina, la dosis inicial en niños es de 12,5 mg/día a 25 mg/día y, en adolescentes, es de 25 mg/día a 50 mg/día. Ahora bien, particularmente, soy más conservador, de modo que me gusta iniciar con 25 mg/día en adolescentes y ajustar la dosis gradualmente. ¿Por qué hago esto? Porque tengo una gran cantidad de pacientes en los que esa dosis es suficiente y con los que no he tenido que aumentarla.
Por otro lado, el rango de dosis de la fluvoxamina es de 50 mg/día a 300 mg/día y no dejaría de aumentar la dosis gradualmente hasta llegar a los límites superiores, ya que puede haber una respuesta eficaz al tratamiento.
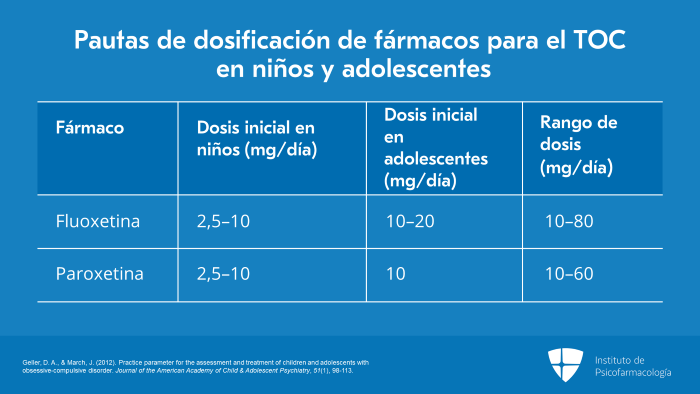
Para la fluoxetina, la dosis inicial en niños es de 2,5 mg/día a 10 mg/día y, en adolescentes, la dosis inicial es de 10 mg/día a 20 mg/día. Nuevamente, nunca empiezo con más de 10 mg/día, ya que me gusta darles a los niños y adolescentes el mayor tiempo posible para que se acostumbren al fármaco. Considero que, si toleran mejor el fármaco, si vamos más lento, se logra lo mismo en términos de eficacia, pero se observan muchos menos efectos adversos.
En cuanto a la paroxetina, la dosis inicial es de 2,5 mg/día a 10 mg/día en niños y 10 mg/día en adolescentes, y el rango de dosis es de 10 mg/día a 60 mg/día.
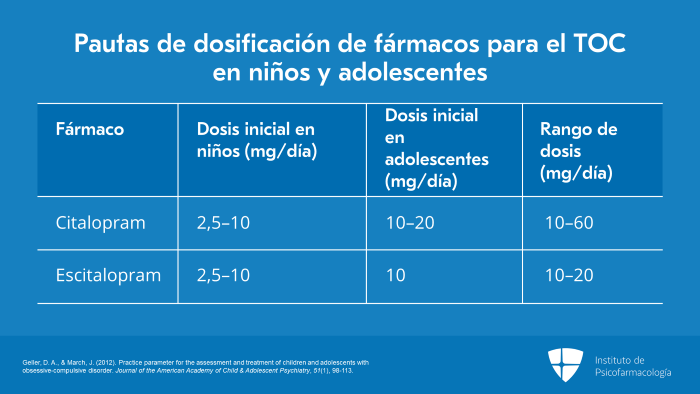
Para el citalopram, la dosis inicial en niños es de 2,5 mg/día a 10 mg/día y, en adolescentes, la dosis inicial es de 10 mg/día a 20 mg/día y, el rango de dosis es de 10 mg/día a 60 mg/día.
Para el escitalopram, la dosis inicial en niños es de 2,5 mg/día a 10 mg/día y, para los adolescentes, la dosis inicial es de 10 mg/día. El escitalopram tiene un rango de dosis muy limitado, entre 10 mg/día y 20 mg/día. Tanto el escitalopram como el citalopram, son una buena opción si el paciente está tomando muchos fármacos, ya que ambos tienen la menor cantidad de interacciones farmacológicas.

Y por último, la clomipramina, que recuerden es un inhibidor no selectivo de la recaptación de serotonina, por lo que afecta tanto a la serotonina como a la noradrenalina. La dosis inicial es de 6,25 mg/día a 25 mg/día en niños y 25 mg/día en adolescentes, y tiene un rango de dosis de 25 mg/día a 200 mg/día.

Otro punto clave es que, el trastorno obsesivo-compulsivo en niños y adolescentes es, junto al TDAH, el trastorno que más fármacos tiene aprobados por la FDA.
Existen cuatro fármacos aprobados por la FDA para el TOC en niños y adolescentes, a saber: la sertralina, la fluoxetina, la fluvoxamina y, el inhibidor no selectivo de la recaptación de serotonina, la clomipramina.
Ahora bien, menciono esto porque existen otros fármacos, otros inhibidores selectivos de la recaptación de serotonina, que funcionan perfectamente bien en el trastorno obsesivo-compulsivo en niños y adolescentes, pero que no están aprobados por la FDA.
Si bien estos fármacos funcionan, me gusta intentar primero con los aprobados por la FDA, debido a que: en primer lugar, tienen muchos más estudios; en segundo lugar, desde un punto de vista médico-legal, se está utilizando un fármaco aprobado por la FDA y; en tercer lugar, las empresas no han realizado toda la investigación necesaria para obtener la aprobación de la FDA.
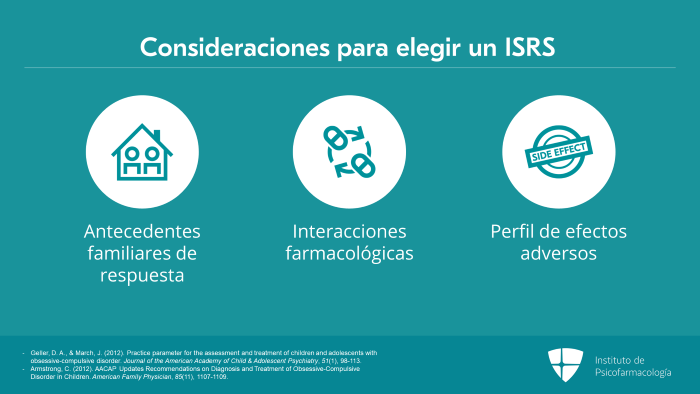
La decisión sobre qué ISRS utilizar debe tomarse en conjunto con la familia, basándose en los antecedentes familiares de respuesta positiva al fármaco, posibles interacciones farmacológicas y el perfil de efectos adversos.
Por ejemplo, supongamos que hay un niño cuya madre tiene un trastorno de pánico y respondió sorprendentemente bien a la paroxetina y tuvo un efecto adverso grave o no respondió a la fluoxetina, que está aprobada por la FDA. En esta situación particular, es posible que elija el fármaco con el que un familiar de primer grado tuvo una buena respuesta.
Si un paciente está recibiendo muchos fármacos, entonces me inclinaría a considerar uno con menos interacciones farmacológicas, como el escitalopram o el citalopram.

Al momento, no hay estudios que hagan comparaciones directas entre los diferentes ISRS para evaluar su eficacia en el tratamiento del TOC en niños y adolescentes.
Dicho esto, las revisiones sistemáticas y los metaanálisis han encontrado un tamaño del efecto ligeramente mayor y menos heterogéneo en los pacientes con TOC tratados con fluoxetina y sertralina, en comparación con la fluvoxamina, lo que sugiere una posible superioridad de estos tratamientos sobre la fluvoxamina.
Sin embargo, los tres ISRS tienen muy buena tolerabilidad y son claramente superiores al placebo.

Las pautas de tratamiento para el TOC en niños y adolescentes recomiendan: la terapia cognitiva conductual como el tratamiento inicial de elección para el TOC de leve a moderado, la TCC sola o en combinación con un ISRS para el TOC moderado, y la TCC más un ISRS para los casos graves de TOC.

Existen cuatro fármacos aprobados por la FDA para el TOC en niños y adolescentes, a saber: la sertralina, la fluoxetina, la fluvoxamina y, el inhibidor no selectivo de la recaptación de serotonina, la clomipramina.

Para los pacientes que responden parcialmente o que presentan una falta de respuesta al tratamiento, las recomendaciones adicionales incluyen una secuencia de pasos de tratamientos complementarios como: cambiar a otro ISRS y/o potenciar con TCC, si no se administró previamente; potenciar con clomipramina y; luego, potenciar con un antipsicótico atípico.
Referencias
- Geller, D. A., & March, J. (2012). Practice parameter for the assessment and treatment of children and adolescents with obsessive-compulsive disorder. Journal of the American Academy of Child & Adolescent Psychiatry, 51(1), 98-113.
- Armstrong, C. (2012). AACAP Updates Recommendations on Diagnosis and Treatment of Obsessive-Compulsive Disorder in Children. American Family Physician, 85(11), 1107-1109.
- Kotapati, V. P., Khan, A. M., Dar, S., Begum, G., Bachu, R., Adnan, M., Zubair, A., & Ahmed, R. A. (2019). The effectiveness of selective serotonin reuptake inhibitors for treatment of obsessive-compulsive disorder in adolescents and children: A systematic review and meta-analysis. Frontiers in Psychiatry, 10.
- Skapinakis, P., Caldwell, D., Hollingworth, W., Bryden, P., Fineberg, N., Salkovskis, P., Welton, N., Baxter, H., Kessler, D., Churchill, R., & Lewis, G. (2016). A systematic review of the clinical effectiveness and cost-effectiveness of pharmacological and psychological interventions for the management of obsessive–compulsive disorder in children/adolescents and adults. Health Technology Assessment, 20(43), 1-392.
Curso gratuito: Lo esencial de los ISRS
Domine lo esencial de los ISRS con nuestro curso online gratuito.
Fluoxetina, fluvoxamina, paroxetina, sertralina, citalopram y escitalopram
Artículos relacionados:
Programa de actualización 2023 en psicofarmacología clínica
- Formación y actualizaciones basadas en la evidencia, en español.
- Un nuevo curso por mes: actualizaciones permanentes.
- Docentes de Harvard, Yale, Oxford, etc.
Programa de actualización en psicofarmacología 2023-24
- Acceda a certificación internacional por el ACCME de los EEUU.
- Clases por docentes de Harvard, Oxford y Universidades de prestigio internacional.
- Todos los meses recibirá una hora de formación continua.
- Información exclusiva, no disponible en libros y textos de referencia en español.

Curso gratuito: "ISRS: Lo Esencial"
Aprenda lo esencial de los ISRS con nuestro curso online gratuito.
Recibirá un módulo por semana:
- Mecanismo de acción de los ISRS
- Fluoxetina
- Fluvoxamina
- Paroxetina
- Sertralina
- Citalopram y escitalopram

