Prescripción de fármacos antiepilépticos para el trastorno bipolar durante el embarazo: valproato, carbamazepina y lamotrigina
Wendy Marsh, M.D., M.S.
Profesora asociada de Department of Psychiatry,
University of Massachusetts Medical School;
Directora de Bipolar Disorders and Depression Specialty Clinics,
Psiquiatra en MCPAP for Moms en Women’s Mental Health Clinic,
UMass Memorial Medical Center
- Evitar el uso de ácido valproico en mujeres en edad reproductiva debido a su alto riesgo de teratogenicidad.
- La información existente sobre el uso de lamotrigina en el embarazo es positiva.
- Tenga en cuenta que puede ser necesario ajustar o aumentar la dosis de lamotrigina durante el embarazo.

En esta sección voy a hablarles sobre los fármacos antiepilépticos y su uso para el trastorno bipolar durante el embarazo.
Empecemos con un resumen general sobre la eficacia de los anticonvulsivantes para el trastorno bipolar.
La lamotrigina trata y previene la depresión. Sin embargo, no tiene eficacia como antimaníaco. Puede ayudar a mantener la estabilidad del estado de ánimo pero no es un fármaco antimaníaco. Es bien tolerado.
La carbamazepina y la oxcarbazepina tienen la mejor evidencia como fármacos antimaníacos.
El ácido valproico o valproato es eficaz en manía y puede ayudar un poco en la depresión. Tiene muchos efectos adversos y es necesario monitorizar los niveles séricos. Sin embargo, no se recomienda en ninguna mujer en edad reproductiva.
También quiero mencionar brevemente que los anticonvulsivantes como el topiramato, la gabapentina y el levetiracetam no son eficaces para el trastorno bipolar. No se recomienda usarlos como estabilizadores del estado de ánimo ya que no han tenido resultados positivos.
Los riesgos de los antiepilépticos durante el embarazo varían mucho entre sí, al contrario de los antipsicóticos típicos y atípicos que tienen riesgos muy similares entre sí.

Empecemos con el ácido valproico o valproato. Se sabe que el riesgo de teratogenicidad aumenta cuando se usa en el primer trimestre. El riesgo va de 7,5 % a 10 %.
Los defectos del tubo neural por sí solos tienen un riesgo del 3 % al 5 %. Este es el rango en la población general para cualquier malformación importante, pero con el valproato, este rango es solo para los defectos del tubo neural.
La espina bífida es el riesgo que más frecuentemente se asocia con el uso de ácido valproico durante el embarazo. Se ha observado un aumento en el riesgo de las principales malformaciones. En un estudio del New England Journal of Medicine se encontró un riesgo de espina bífida de 12,7 %, pero también se encontró un mayor riesgo de comunicación auricular, paladar hendido, hipospadias, polidactilia y craneosinostosis. Es decir, afecta a muchos órganos.
El ácido valproico también tiene efectos neurocognitivos negativos. En niños con exposición intrauterina al ácido valproico hay un retraso en el neurodesarrollo. El coeficiente intelectual tiende a ser 10 puntos menos de lo esperado.
También hay un mayor riesgo de trastornos del espectro autista.
De hecho, en Francia, está prohibido el uso de valproato durante el embarazo por los riesgos que tiene. Así que no es conveniente usar este fármaco durante el embarazo, si es posible, evítenlo.

En la actualidad, rara vez se usan la carbamazepina y oxcarbazepina. No hay información confiable sobre su uso en el embarazo, pero lo que sí sabemos es lo siguiente.
No está bien documentado el curso del embarazo con estos fármacos. Se ha reportado bajo peso al nacer, pero este resultado no ha sido constante.
Existen reportes de mayor teratogenicidad, hasta dos veces más que en la población general. En particular, hay un mayor riesgo de malformaciones del tubo neural, cardíacas, urinarias y craneofaciales. Por otra parte, hay un estudio que encontró que el uso de oxcarbazepina no aumentaba el riesgo de malformaciones graves.
A nivel neurocognitivo, los resultados son cuestionables. Algunos estudios reportan un retraso en el desarrollo y algunos otros señalan que no hay efectos sobre el coeficiente intelectual. Creo que aún no está del todo claro. Si se decide usar cualquiera de estos dos en el embarazo, se debe aclarar que aún no se conocen los efectos sobre el desarrollo fetal y el curso del embarazo.

Ahora veamos la lamotrigina. A diferencia de los anteriores, este fármaco ha sido muy bien estudiado y descrito durante el embarazo. La información de estos anticonvulsivantes se ha obtenido principalmente de mujeres con trastornos convulsivos, no directamente de mujeres con trastorno bipolar, pero los efectos sobre el curso del embarazo, los resultados del parto y la teratogenicidad son similares.
No se ha observado un mayor riesgo de aborto espontáneo, muerte fetal o parto pretérmino.
En cuanto a los efectos en el parto, no se ha observado un aumento en el riesgo de que sea pequeño para la edad gestacional. No hay reportes de síndrome de abstinencia, al menos no más que en la población general. Con respecto a la teratogenicidad, el uso de lamotrigina en el embarazo tiene una tasa de teratogenicidad similar a la de la población general, aproximadamente del 3%.
Inicialmente, se reportó que había un mayor riesgo de paladar hendido así como de otras malformaciones importantes, pero esto no se ha replicado. Hasta ahora no se ha encontrado un mayor riesgo de teratogenicidad.
En cuanto al aspecto neurocognitivo, no hay efectos negativos. Los niños alcanzan los hitos del desarrollo de forma normal y su CI es el esperado a pesar de la exposición intrauterina. Esto nos tranquiliza.

Ahora voy a explicar cómo indicar los anticonvulsivantes para el trastorno bipolar en el embarazo. En particular, cómo indicar la lamotrigina ya que esto puede ser más complicado que con los atípicos.
La farmacocinética de la lamotrigina en el embarazo está bien descrita. La tasa de eliminación puede aumentar hasta casi 300 % (tres veces más que en una mujer no embarazada). Los niveles comienzan a disminuir en las primeras 10 semanas y se estabilizan en el tercer trimestre.
Es necesario aumentar la dosis para mantener los niveles estables. Generalmente al doble o triple de la dosis previa al embarazo. Al igual que el litio, se recomienda administrarla cada 12 horas con el objetivo de mantener los niveles plasmáticos más estables.
Lo ideal es que el médico trate de alcanzar los niveles previos al embarazo, cuando la paciente estaba en eutimia.
Generalmente, no se monitorizan los niveles de lamotrigina en el embarazo. Por eso es importante que en la preconcepción conozcamos los niveles de lamotrigina con los cuales la paciente está en eutimia. En caso de que quede embarazada, debemos tratar de alcanzar esos niveles.
Sin embargo, si la paciente inicia la lamotrigina en el embarazo, no tenemos suficiente información para recomendar una dosis inicial o para aumentar la dosis gradualmente. Deben usar un esquema de dosificación. Si no conocen los niveles plasmáticos previos al embarazo, el objetivo debe ser que la paciente se mantenga en eutimia. La dosis de lamotrigina se monitoriza mejor mediante el curso clínico. Si la paciente comienza a presentar datos tempranos de depresión pueden aumentar la dosis.
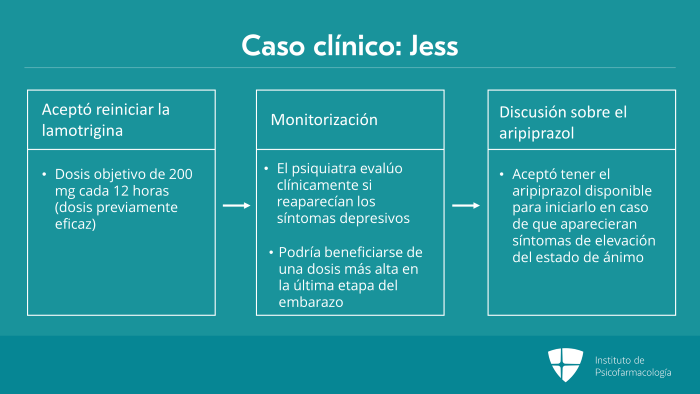
Regresemos al caso clínico de Jess.
Aceptó reiniciar el tratamiento con lamotrigina para tratar la depresión bipolar. El objetivo fue regresar a la dosis anteriormente eficaz, es decir, 200 mg cada 12 horas. La dosis se ajustó gradualmente de acuerdo a los esquemas de dosificación.
Como no se midieron los niveles previos al embarazo cuando la paciente estaba en eutimia, el psiquiatra evalúo clínicamente si reaparecían los síntomas de depresión bipolar, tomando en cuenta que los niveles de lamotrigina disminuyen significativamente en la última etapa del embarazo. Es probable que la paciente se beneficie de una dosis más alta que la que se usa en mujeres no embarazadas. Esta dosis la pueden encontrar en el Physician’s Desk Reference (Guía Farmacéutica para el Médico).
Tras discutir con la paciente los riesgos y beneficios de reiniciar el tratamiento con aripiprazol para prevenir una elevación del estado del ánimo durante el embarazo, la paciente y el médico decidieron que tuviera el aripiprazol disponible y se utilizara por razón necesaria, en lugar de todos los días, en caso de que aparecieran síntomas de elevación.
Tomaron esta decisión dado que la paciente era capaz de identificar rápidamente los primeros síntomas de hipomanía y tenía buena motivación e intención de tratar las elevaciones del estado de ánimo. Además, ya había pasado más de un año desde su última elevación así que llevaba un tiempo sin síntomas.

Los puntos clave de esta sección incluyen evitar el uso de ácido valproico o valproato en mujeres en edad reproductiva debido a su alto riesgo de teratogenicidad.
La información existente sobre el uso de lamotrigina en el embarazo es positiva.
Tengan en cuenta que puede ser necesario ajustar o aumentar la dosis de lamotrigina durante el embarazo.
Referencias
- Hernandez-Diaz, S., Smith, C. R., Shen, A., Mittendorf, R., Hauser, W. A., Yerby, M., & Holmes, L. B. (2012). Comparative safety of antiepileptic drugs during pregnancy. Neurology, 78(21), 1692-1699
- Rihtman, T., Parush, S., & Ornoy, A. (2013). Developmental outcomes at preschool age after fetal exposure to valproic acid and lamotrigine: Cognitive, motor, sensory and behavioral function. Reproductive Toxicology, 41, 115-125.
- Jentink, J., Loane, M. A., Dolk, H., Barisic, I., Garne, E., Morris, J. K., & De Jong-van den Berg, L. T. (2010). Valproic acid monotherapy in pregnancy and major congenital malformations. New England Journal of Medicine, 362(23), 2185-2193.
- Christensen, J., Grønborg, T. K., Sørensen, M. J., Schendel, D., Parner, E. T., Pedersen, L. H., & Vestergaard, M. (2013). Prenatal Valproate exposure and risk of autism spectrum disorders and childhood autism. JAMA, 309(16), 1696.
- Meador, K. J., & Loring, D. W. (2013). Risks of in utero exposure to Valproate. JAMA, 309(16), 1730.
- Diav-Citrin, O., Shechtman, S., Arnon, J., & Ornoy, A. (2001). Is carbamazepine teratogenic?: A prospective controlled study of 210 pregnancies. Neurology, 57(2), 321-324.
- Weston, J., Bromley, R., Jackson, C. F., Adab, N., Clayton-Smith, J., Greenhalgh, J., Hounsome, J., McKay, A. J., Tudur Smith, C., & Marson, A. G. (2016). Monotherapy treatment of epilepsy in pregnancy: Congenital malformation outcomes in the child. Cochrane Database of Systematic Reviews.
- Andrade, C. (2018). Major congenital malformations associated with exposure to Antiepileptic drugs during pregnancy. The Journal of Clinical Psychiatry, 79(4).
- Pariente, G., Leibson, T., Shulman, T., Adams-Webber, T., Barzilay, E., & Nulman, I. (2017). Pregnancy outcomes following in utero exposure to Lamotrigine: A systematic review and meta-analysis. CNS Drugs, 31(6), 439-450.
- Kong, L., Zhou, T., Wang, B., Gao, Z., & Wang, C. (2017). The risks associated with the use of lamotrigine during pregnancy. International Journal of Psychiatry in Clinical Practice, 22(1), 2-5.
- Clark, C. T., Klein, A. M., Perel, J. M., Helsel, J., & Wisner, K. L. (2013). Lamotrigine dosing for pregnant patients with bipolar disorder. American Journal of Psychiatry, 170(11), 1240-1247.
- Clark, C. T., & Wisner, K. L. (2018). Treatment of Peripartum bipolar disorder. Obstetrics and Gynecology Clinics of North America, 45(3), 403-417.
Curso gratuito: Lo esencial de los ISRS
Domine lo esencial de los ISRS con nuestro curso online gratuito.
Fluoxetina, fluvoxamina, paroxetina, sertralina, citalopram y escitalopram
Artículos relacionados:
Programa de actualización 2023 en psicofarmacología clínica
- Formación y actualizaciones basadas en la evidencia, en español.
- Un nuevo curso por mes: actualizaciones permanentes.
- Docentes de Harvard, Yale, Oxford, etc.
Programa de actualización en psicofarmacología 2023-24
- Acceda a certificación internacional por el ACCME de los EEUU.
- Clases por docentes de Harvard, Oxford y Universidades de prestigio internacional.
- Todos los meses recibirá una hora de formación continua.
- Información exclusiva, no disponible en libros y textos de referencia en español.

Curso gratuito: "ISRS: Lo Esencial"
Aprenda lo esencial de los ISRS con nuestro curso online gratuito.
Recibirá un módulo por semana:
- Mecanismo de acción de los ISRS
- Fluoxetina
- Fluvoxamina
- Paroxetina
- Sertralina
- Citalopram y escitalopram

