Comprendiendo el trastorno por uso de benzodiazepinas: riesgos, signos y estrategias de prevención
Alexis Ritvo, M.D.
Director, Programa de Becas en Psiquiatría de las Adicciones,
Profesor Adjunto de Psiquiatría,
University of Colorado School of Medicine;
Director Médico, The Alliance for Benzodiazepine Best Practices.
- Muchos adultos en los Estados Unidos reciben una receta de benzodiazepinas.
- La mayoría de estas personas toman sus benzodiazepinas según lo recetado.
- Una pequeña fracción de los usuarios de benzodiazepinas abusa de ellas.
- De los recetados con benzodiazepinas, el 1,5 % desarrolla un trastorno por uso.
- Para disminuir el riesgo de abuso y adicción al recetar benzodiazepinas:
- Realizar una evaluación de uso de sustancias de alto riesgo.
- Consultar el monitoreo de fármacos con receta.
- Utilizar pruebas de detección de drogas de rutina.

Así que en este video me centraré aún más en el Trastorno por consumo de Benzodiazepina.
Como he mencionado antes, aunque la dependencia física, que comprende la tolerancia y el síndrome de abstinencia, es de esperar con el uso regular de medicamentos recetados, en sí misma, tener dependencia física a las benzodiacepinas no califica como tener un trastorno de uso o una adicción.

Se puede resumir la definición de adicción o de un Trastorno de consumo como el consumo compulsivo continuado a pesar de las consecuencias.

Si quiere desglosar esto en las diferentes categorías de los criterios para un Trastorno por consumo, mientras que existen los criterios de dependencia física de la tolerancia y la abstinencia, también debe impactar uno o más de los otros criterios que pueden ser categorizados como las tres C – por lo que los antojos que es el fuerte impulso o deseo de consumir, la pérdida de control del consumo, las consecuencias del consumo de sustancias incluyen consecuencias sociales, por lo que impactan en las relaciones; ocupacionales, impactan en el trabajo; recreativas así como tener impactos negativos en la salud psicológica o física de uno.

Cuando se prescriben benzodiacepinas a los pacientes, algunas cosas que pueden ser un posible signo de un trastorno de consumo en desarrollo serían las repetidas subidas de dosis no autorizadas. Así que yo diría que si esto ocurre una vez y usted discute con un paciente sus preocupaciones sobre su cambio de dosis sin una discusión, eso no significa que se trate de un trastorno por consumo.
Sin embargo, si existe un patrón de aumento frecuente de la dosis que alguien percibe que necesita más y más de la medicación para funcionar con normalidad, especialmente más allá de las cantidades que usted se siente cómodo recetando, eso podría ser un signo de un trastorno de consumo en desarrollo.

Si un paciente llega al punto en que realmente siente que no puede arreglárselas sin la medicación, pero realmente en un sentido de y necesito más o se me acaba antes o hay esta otra pérdida de control, porque ciertamente que tenemos pacientes a los que se les ha dado estos medicamentos porque están en un estado en el que actualmente no pueden funcionar sin algún apoyo adicional de farmacoterapia y psicoterapia.
Además, si los pacientes describen tener un fuerte deseo o impulso de consumir estos fármacos y, de nuevo, especialmente si este impulso les lleva a hacerlo de una forma que no es la prescrita, se les acaban antes de tiempo, obtienen recetas de múltiples prescriptores, todo ello sería preocupante de que alguien está pasando a los criterios de abuso y posible trastorno por consumo.
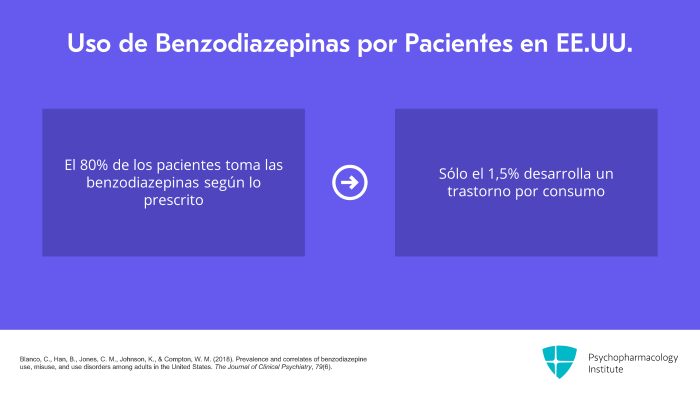
Sin embargo, cuando nos fijamos en la prevalencia del consumo de benzodiazepinas en EE.UU., creo que es muy importante transmitir que la gran mayoría de nuestros pacientes toman estos fármacos tal y como les han sido recetados. Así que más del 80% de los pacientes toman las benzodiacepinas tal y como se les han recetado y sólo el 1,5% de los consumidores de benzodiacepinas presentan un posible trastorno por consumo o adicción. Así que en realidad es un porcentaje muy pequeño de pacientes a los que se les prescriben estos medicamentos los que desarrollan un trastorno por consumo.

Así que creo que hemos atribuido en exceso el riesgo de adicción a estos fármacos y hemos subestimado la prevalencia de la dependencia física y el uso crónico y el consiguiente riesgo de síndrome de abstinencia prolongado en muchos de nuestros pacientes.

Cuando pensamos en cómo disminuir el riesgo de abuso o adicción a estos fármacos, puede hacerlo mediante la detección de sustancias propensas a la adicción. Puede hacerlo en la anamnesis al preguntar por los antecedentes personales y familiares de un individuo de trastornos por consumo de sustancias. También sabemos que una historia personal de trauma aumenta el riesgo de abuso de sustancias y adicción. Puede utilizar la parte de exploración de Exploración, Intervención Breve y Referencia al Tratamiento para ayudar a identificar y abordar el consumo actual de sustancias propensas a la adicción.

Animo a todo el mundo a revisar rutinariamente la base de datos del monitor de medicamentos recetados que tienen a su disposición antes de recetar estos fármacos y en las reposiciones. Esto es importante tanto para entender el patrón de prescripciones como si han obtenido recetas de otros proveedores, si están tomando más de un medicamento de esta clase, qué otra sustancia controlada están tomando, si también se les prescribe un opioide o se les prescribe un opioide de forma intermitente que les haya advertido del riesgo de sobredosis y les haya prescrito naloxona. Así que creo que este es un paso muy, muy importante a implementar en la prescripción de estos fármacos.

También se recomienda que, en la medida de lo posible, en su lugar de consulta se realicen pruebas rutinarias de detección de fármacos antes de empezar y después de forma intermitente con estos pacientes a los que se prescriben benzodiacepinas.
Me doy cuenta de que dependiendo de su lugar de práctica esto puede o no ser posible y creo que si se puede implementar como algo rutinario que se hace para cualquier persona a la que se le prescriben estos, en realidad sólo se añade a que tengamos más información sobre los riesgos potenciales a los que nuestros pacientes están expuestos con otros medicamentos recetados y sustancias que puedan estar utilizando.
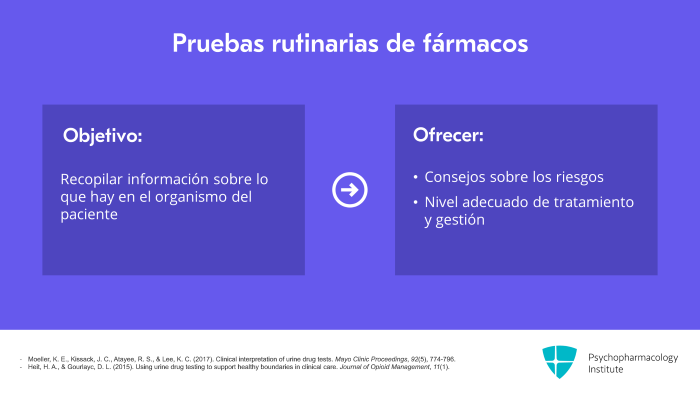
Siempre les digo a los pacientes que no se trata de atraparlos, sino de asegurarnos de que tenemos toda la información posible sobre lo que hay en su sistema para saber cómo aconsejarles sobre los riesgos, que también somos conscientes de si la gravedad actual de su Trastorno por consumo, si es lo que estamos encontrando evidencia, proporciona un nivel adecuado de tratamiento y gestión.

Creo que es extremadamente importante que todo el mundo se dé cuenta de que las benzodiazepinas habituales o más comúnmente recetadas – así el alprazolam, el Lorazepam, el clonazepam – no se suelen analizar en el examen toxicológico de orina de los pacientes ambulatorios.
Así que si tiene un resultado inesperado en el análisis de drogas en orina, puede ser simplemente que no lo esté detectando porque no es lo que el análisis pretende detectar. Así que yo no cambiaría su práctica clínica basándome en los resultados de un análisis de drogas en orina. Si lo que está viendo y lo que dice el paciente no coinciden, me aseguraría de que tiene una forma de obtener pruebas de confirmación.

Así que para resumir los puntos clave de este video, a muchos adultos en EE.UU. se les prescribe una Benzodiazepina.
Y la mayoría de estas personas toman la benzodiazepina que les han recetado, de modo que más del 80% toma la benzodiazepina tal como se la han recetado.

Una fracción muy pequeña de los consumidores de Benzodiazepina hacen un mal uso de la misma.
Así, de las personas a las que se prescribe una Benzodiazepina, el 1,5% desarrolla un trastorno por consumo, lo que supone el 0,2% de la población estadounidense.

Podemos tomar medidas para disminuir el riesgo de uso indebido y adicción cuando prescribimos una Benzodiazepina, incluyendo la detección del consumo de sustancias de alto riesgo, la comprobación del control de medicamentos con receta y la utilización de pruebas rutinarias de fármacos.
Referencias
- De las Cuevas, C., Sanz, E., & De la Fuente, J. (2003). Benzodiazepines: More “behavioural” addiction than dependence. Psychopharmacology, 167(3), 297-303.
- Schmitz, A. (2016). Benzodiazepine use, misuse, and abuse: A review. Mental Health Clinician, 6(3), 120-126.
- Benzodiazepine Information Coalition. (2024). Physical dependence. https://www.benzoinfo.com/physical-dependence/#:~:text=According%20to%20the%20FDA%3A,chronic%20treatment%2
- Kroll, D. S., Nieva, H. R., Barsky, A. J., & Linder, J. A. (2016). Benzodiazepines are prescribed more frequently to patients already at risk for benzodiazepine-related adverse events in primary care. Journal of General Internal Medicine, 31(9), 1027-1034.
- Liebschutz, J. M., Saitz, R., Weiss, R. D., Averbuch, T., Schwartz, S., Meltzer, E. C., Claggett-Borne, E., Cabral, H., & Samet, J. H. (2010). Clinical factors associated with prescription drug use disorder in urban primary care patients with chronic pain. The Journal of Pain, 11(11), 1047-1055.
- Blanco, C., Han, B., Jones, C. M., Johnson, K., & Compton, W. M. (2018). Prevalence and correlates of benzodiazepine use, misuse, and use disorders among adults in the United States. The Journal of Clinical Psychiatry, 79(6).
- Maust, D. T., Lin, L. A., & Blow, F. C. (2019). Benzodiazepine use and misuse among adults in the United States. Psychiatric Services, 70(2), 97-106.
- Madras, B. K., Compton, W. M., Avula, D., Stegbauer, T., Stein, J. B., & Clark, H. (2009). Screening, brief interventions, referral to treatment (SBIRT) for illicit drug and alcohol use at multiple healthcare sites: Comparison at intake and 6 months later. Drug and Alcohol Dependence, 99(1-3), 280-295.
- Sajadi, S. F., Hajjari, Z., Zargar, Y., Mehrabizade Honarmand, M., & Arshadi, N. (2014). Predicting addiction potential on the basis of early traumatic events, dissociative experiences, and suicide ideation. International Journal of High Risk Behaviors and Addiction, 3(4).
- Moeller, K. E., Kissack, J. C., Atayee, R. S., & Lee, K. C. (2017). Clinical interpretation of urine drug tests. Mayo Clinic Proceedings, 92(5), 774-796.
- Heit, H. A., & Gourlayc, D. L. (2015). Using urine drug testing to support healthy boundaries in clinical care. Journal of Opioid Management, 11(1).
Curso gratuito: Lo esencial de los ISRS
Domine lo esencial de los ISRS con nuestro curso online gratuito.
Fluoxetina, fluvoxamina, paroxetina, sertralina, citalopram y escitalopram
Artículos relacionados:
Programa de actualización 2023 en psicofarmacología clínica
- Formación y actualizaciones basadas en la evidencia, en español.
- Un nuevo curso por mes: actualizaciones permanentes.
- Docentes de Harvard, Yale, Oxford, etc.
Programa de actualización en psicofarmacología 2023-24
- Acceda a certificación internacional por el ACCME de los EEUU.
- Clases por docentes de Harvard, Oxford y Universidades de prestigio internacional.
- Todos los meses recibirá una hora de formación continua.
- Información exclusiva, no disponible en libros y textos de referencia en español.

Curso gratuito: "ISRS: Lo Esencial"
Aprenda lo esencial de los ISRS con nuestro curso online gratuito.
Recibirá un módulo por semana:
- Mecanismo de acción de los ISRS
- Fluoxetina
- Fluvoxamina
- Paroxetina
- Sertralina
- Citalopram y escitalopram

