Evaluación de la adherencia: Escalas y otras estrategias
Martha Sajatovic, M.D.
Profesora de psiquiatría y neurología
Case Western Reserve University School of Medicine y
University Hospitals of Cleveland, Ohio
- No existe un método único y perfecto para evaluar la adherencia al tratamiento.
- Se pueden hacer evaluaciones combinadas.
- La autoevaluación es lo más fácil, pero debe hacerse con un enfoque colaborativo y sin prejuicios.
- Es importante cómo se le pregunta y habla al paciente.
- Las evaluaciones deben hacerse frecuentemente.
- La exacerbación de los síntomas es un indicador para reevaluar la adherencia.

En la sección 4 hablaremos sobre la evaluación de la adherencia, incluyendo la autoevaluación, una variedad de escalas estandarizadas de evaluación, el monitoreo de la renovación de las prescripciones, la toma automática de fármacos, el monitoreo de la frecuencia, las rutinas de la toma de fármacos y la duración de una variedad de evaluaciones.
Hay muchas formas diferentes de evaluar la adherencia al tratamiento farmacológico.
Una de las formas más comunes de evaluación y la que solemos utilizar en la clínica, es la autoevaluación de la adherencia. Es decir, le preguntamos al paciente. El lenguaje es importante a la hora de la evaluación de la adherencia a los fármacos.
Por ejemplo, una persona tiene trastorno bipolar o tiene esquizofrenia. No es bipolar ni esquizofrénica. Eso les quita su identidad individual y, de hecho, puede sesgar involuntariamente la autoevaluación de tal manera que la persona no sea sincera con su clínico.

En general, se prefiere el término de adherencia en vez de cumplimiento, ya que preferimos un lenguaje que implica una colaboración entre el paciente y el clínico.
Lo ideal es normalizar la pregunta sobre los fármacos omitidos, por ejemplo, decir algo parecido a: “Muchas personas a veces olvidan tomar sus fármacos. ¿Le ha pasado alguna vez?“. Esta es una forma de obtener una mejor respuesta, que simplemente preguntar: “¿Olvida tomar sus fármacos?”.

Existe un conjunto de investigaciones que abordan la cuestión: ¿Podemos los clínicos identificar a los pacientes poco adherentes?
Veamos la correlación con los sistemas electrónicos de monitoreo de la toma de fármacos, como el llamado sistema de monitoreo electrónico de la medicación o MEMS (por sus siglas en inglés).
Hay una variedad de dispositivos comerciales que pueden evaluar la toma de fármacos. Sin embargo, se ha reportado que la correlación entre el MEMS y las evaluaciones de los clínicos sobre la adherencia no son significativas o son mínimas.
Y utilizando el punto de corte del 80 %, del que hablé antes, los médicos no logramos clasificar a los pacientes en dos grupos, como adherentes o no adherentes. Nosotros pensamos que podemos evaluar con precisión la adherencia de nuestros pacientes, pero los datos no sugieren que este sea el caso.

La siguiente diapositiva muestra algunos ejemplos de escalas de evaluación de la adherencia a los fármacos, evaluación de las influencias de los medicamentos, ROMI (por sus siglas en inglés), inventario de actitudes hacia los fármacos o DAI (por sus siglas en inglés), escala de evaluación de adherencia a la medicación o MARS (por sus siglas en inglés).
El cuestionario breve de influencia y creencias de la medicación o BEMIBS (por sus siglas en inglés), la escala Morisky de adherencia a la medicación y el cuestionario de rutina farmacológica o TRQ (por sus siglas en inglés).

Las escalas varían en el número de ítems y el modo de aplicación. La mayoría son autoaplicables. Pueden tardar hasta 15 minutos en aplicarse. Su fiabilidad y validez es variable.

Estas escalas se utilizan más frecuentemente en investigación, pero en la clínica se utiliza la MARS o la BEMIBS con más frecuencia.
No solemos utilizar la escala de Morisky en nuestras investigaciones sobre adherencia únicamente por cuestiones de los derechos de autor.
Para algunas se requiere de hacer algunos cálculos, como el cuestionario de rutina farmacológica donde se hacen preguntas y luego se calcula un porcentaje.
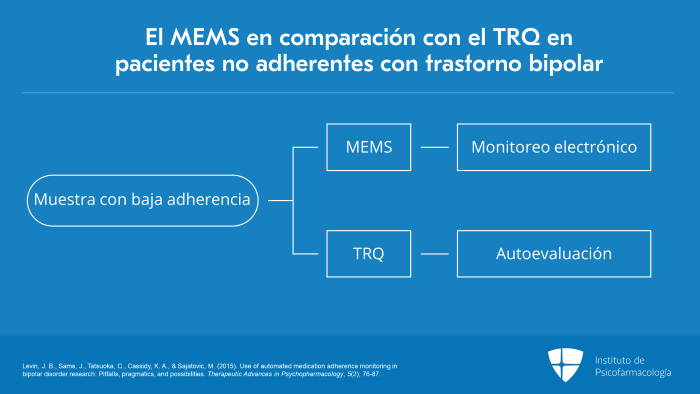
Esta diapositiva muestra algunos datos de una investigación de nuestro equipo. Analizamos los hallazgos del monitoreo electrónico de fármacos o MEMS en comparación con el cuestionario de rutina farmacológica o TRQ, en pacientes no adherentes con trastorno bipolar.
Se trata de una muestra deliberadamente con baja adherencia y básicamente comparamos el MEMS, que es el monitoreo electrónico, con el TRQ, que es la autoevaluación.
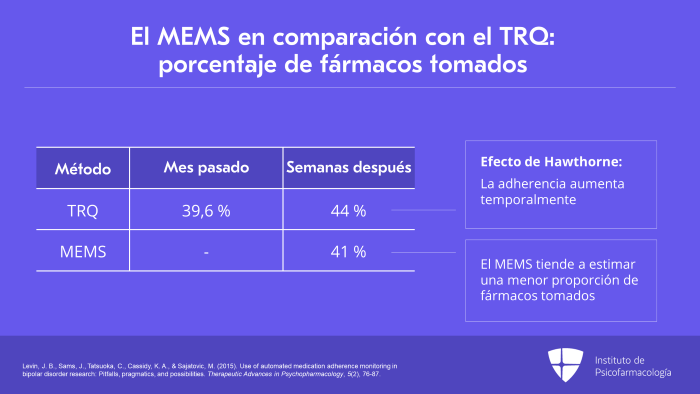
Me gustaría enfatizar que, lo que vemos aquí, es el porcentaje de fármacos tomados. Al observar el TRQ del mes pasado, por ejemplo, los pacientes reportaron haber tomado cerca del 40 % o el 39,6 %.
Pero si los seguimos un par de semanas después, vemos que aumenta a un 44 %. Esto se llama efecto de Hawthorne, que es el efecto que ocurre al monitorizar a los pacientes y preguntarles sobre su adherencia, ésta por lo general aumenta pero de forma temporal.
La conclusión es que el MEMS tiende a estimar una menor proporción de fármacos tomados en comparación con las autoevaluaciones. El MEMS estimó un 41 % y el TRQ un 44 % a 44,9 %. Por lo tanto, el monitoreo electrónico tiende a dar porcentajes más bajos.

La evaluación de la gravedad de los síntomas depresivos medida por la escala de Montgomery-Asberg para la evaluación de la depresión o MADRS (por sus siglas en inglés), asociada a la adherencia evaluada por el MEMS.
Los pacientes menos adherentes tienen puntuaciones más elevadas en la MADRS o mayor gravedad de la depresión.
Es decir, los pacientes con síntomas más graves son menos adherentes. Un paciente puede tener una baja respuesta a un determinado fármaco, pero esto también podría ser un indicador que un clínico puede utilizar junto con otros datos para definir si el paciente tiene problemas con la adherencia a los fármacos.

Quisiera mencionar un par de cosas sobre la tasa de posesión de fármacos (TPF).
Ya hemos hablado sobre esto anteriormente, pero es importante porque lo encontrarán en la literatura. La TPF evalúa la infrautilización, es decir, las prescripciones que los pacientes no renuevan con suficiente frecuencia, así como la sobreutilización. Por lo tanto, puede contemplar ambas categorías.
Probablemente sea más útil en conjunto que a nivel individual. Así que, si se evalúa a todos los pacientes de una determinada clínica, se podría identificar cuándo los pacientes son más vulnerables a una baja adherencia.
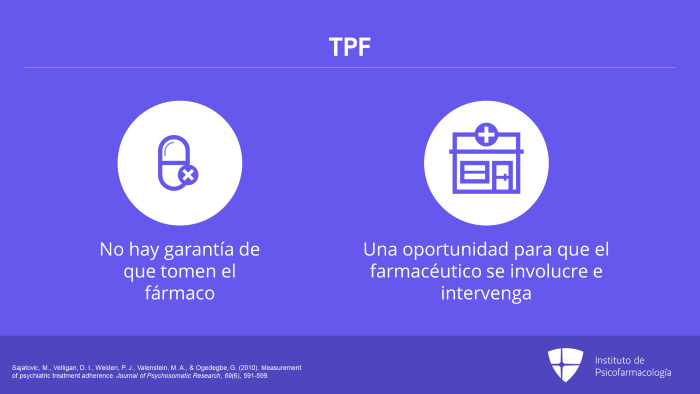
Como he mencionado antes, no hay garantía de que tomen el fármaco solo porque alguien vaya a la farmacia o reclame un fármaco. Y en algunos sistemas se envían automáticamente, por lo que algunos pacientes tienen su botiquín lleno de frascos de fármacos.
La TPF también es una oportunidad para que el farmacéutico se involucre e intervenga, por ejemplo, si alguien no renueva su prescripción a tiempo.

Quiero darles algunos ejemplos de preguntas que pueden utilizar para evaluar la adherencia a los fármacos.
Una de las primeras preguntas que hacemos en nuestras evaluaciones sobre la rutina de la toma de fármacos es si tomar los fármacos según lo prescrito hace parte fácilmente de la rutina diaria. Pregúntenles si están de acuerdo con esto, sí o no. La respuesta correcta es sí.
La segunda pregunta es: “¿las personas deben recordarme a menudo que debo tomar mis fármacos?” ¿Le ha pasado esto? La respuesta correcta es no.
“¿Me acuerdo fácilmente de tomar los fármacos en el horario correcto?” La respuesta correcta es sí.
“Si mi rutina diaria cambia, ¿tengo dificultades para acordarme de tomar mis fármacos?” La respuesta correcta es no.
Y en nuestras investigaciones, le damos a los pacientes estas preguntas y les pedimos que las respondan.
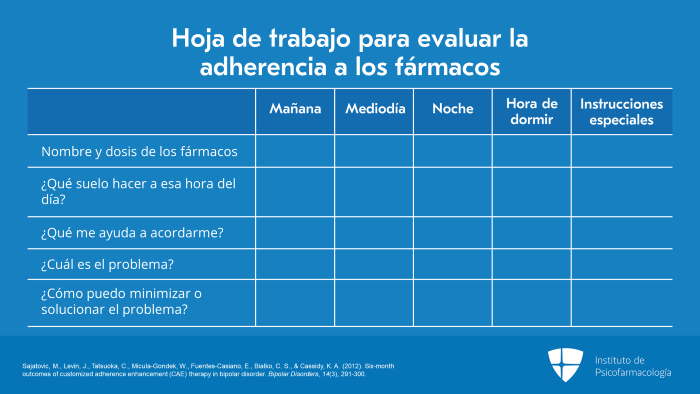
La siguiente diapositiva muestra una hoja de trabajo que utilizamos en nuestras investigaciones.
Le pedimos a los pacientes que identifiquen el nombre y la dosis de sus fármacos, lo que están haciendo en ese momento del día, lo que les ayuda a acordarse, cuál es el problema y luego su propia forma de resolver dicho problema y cómo pueden minimizar o resolver el problema.
Es decir, revisar todos los fármacos y evaluar uno por uno si hay barreras en el estilo de vida o en la rutina de la toma de fármacos.
Los médicos pueden utilizar una lista de control como esta, o simplemente preguntar, por ejemplo: “¿qué suele hacer cuando debe tomar sus fármacos? ¿Hay alguna forma de incluirlos a una rutina que ya haga parte de su vida?”

La siguientes diapositivas muestran algunas situaciones clínicas y la frecuencia recomendada del monitoreo de la adherencia.
Si tienen un paciente que conocen bien y que consideran que es adherente al tratamiento farmacológico, lo recomendable es evaluarlo cada tres meses si es que lo ven cada mes, y aumentar la frecuencia si hay un cambio importante en los síntomas. Este monitoreo no lleva mucho tiempo, suele hacerse en cinco minutos o menos.

O un paciente que es relativamente nuevo para ustedes pero que en la evaluación inicial era adherente. En este caso pueden hacer el monitoreo un mes después. O si hay un cambio importante en los síntomas, podrían dedicar más tiempo para evaluar la adherencia.

Y las dos últimas categorías. Un paciente cuya adherencia ya saben que es problemática o un paciente que no responde a los fármacos. En estos casos deberían evaluar la adherencia con más frecuencia y dedicarle más tiempo, más de 10 minutos.
Es recomendable involucrar a otros o incluso hacer controles diarios dependiendo de si el paciente está en un programa como el de tratamiento asertivo en la comunidad o PACT (por sus siglas en inglés).

Lo ideal es que la evaluación de la adherencia se correlacione con lo que le está sucediendo al paciente en un momento particular.

El punto clave aquí es que no existe un método único y perfecto para evaluar la adherencia al tratamiento.
También se pueden utilizar evaluaciones combinadas, como autoevaluaciones y otras mediciones.
La autoevaluación es lo más fácil, pero debe hacerse con un enfoque colaborativo y sin prejuicios.

Por lo tanto, la forma de formular las preguntas y de hablar con el paciente es importante. Las evaluaciones deben hacerse frecuentemente. La exacerbación de los síntomas es un indicador para reevaluar la adherencia.
Referencias
- Sajatovic, M., Jenkins, J. H., Cassidy, K. A., & Muzina, D. J. (2009). Medication treatment perceptions, concerns and expectations among depressed individuals with type I bipolar disorder. Journal of Affective Disorders, 115(3), 360-366.
- Byerly, M., Fisher, R., Whatley, K., Holland, R., Varghese, F., Carmody, T., Magouirk, B., & Rush, A. J. (2005). A comparison of electronic monitoring vs. clinician rating of antipsychotic adherence in outpatients with schizophrenia. Psychiatry Research, 133(2-3), 129-133.
- Sajatovic, M., Velligan, D. I., Weiden, P. J., Valenstein, M. A., & Ogedegbe, G. (2010). Measurement of psychiatric treatment adherence. Journal of Psychosomatic Research, 69(6), 591-599.
- Levin, J. B., Sams, J., Tatsuoka, C., Cassidy, K. A., & Sajatovic, M. (2015). Use of automated medication adherence monitoring in bipolar disorder research: Pitfalls, pragmatics, and possibilities. Therapeutic Advances in Psychopharmacology, 5(2), 76-87.
- Sajatovic, M., Levin, J. B., Sams, J., Cassidy, K. A., Akagi, K., Aebi, M. E., Ramirez, L. F., Safren, S. A., & Tatsuoka, C. (2015). Symptom severity, self-reported adherence, and electronic pill monitoring in poorly adherent patients with bipolar disorder. Bipolar Disorders, 17(6), 653-661.
- Sajatovic, M., Levin, J., Tatsuoka, C., Micula-Gondek, W., Fuentes-Casiano, E., Bialko, C. S., & Cassidy, K. A. (2012). Six-month outcomes of customized adherence enhancement (CAE) therapy in bipolar disorder. Bipolar Disorders, 14(3), 291-300.
- Velligan, D. I., Weiden, P. J., Sajatovic, M., Scott, J., Carpenter, D., Ross, R., & Docherty, J. P. (2010). Assessment of adherence problems in patients with serious and persistent mental illness: Recommendations from the expert consensus guidelines. Journal of Psychiatric Practice, 16(1), 34-45.
Curso gratuito: Lo esencial de los ISRS
Domine lo esencial de los ISRS con nuestro curso online gratuito.
Fluoxetina, fluvoxamina, paroxetina, sertralina, citalopram y escitalopram
Artículos relacionados:
Programa de actualización 2023 en psicofarmacología clínica
- Formación y actualizaciones basadas en la evidencia, en español.
- Un nuevo curso por mes: actualizaciones permanentes.
- Docentes de Harvard, Yale, Oxford, etc.
Programa de actualización en psicofarmacología 2023-24
- Acceda a certificación internacional por el ACCME de los EEUU.
- Clases por docentes de Harvard, Oxford y Universidades de prestigio internacional.
- Todos los meses recibirá una hora de formación continua.
- Información exclusiva, no disponible en libros y textos de referencia en español.

Curso gratuito: "ISRS: Lo Esencial"
Aprenda lo esencial de los ISRS con nuestro curso online gratuito.
Recibirá un módulo por semana:
- Mecanismo de acción de los ISRS
- Fluoxetina
- Fluvoxamina
- Paroxetina
- Sertralina
- Citalopram y escitalopram

