Diagnóstico del retiro de antidepresivos: cómo distinguirlo de la recaída
Mark Horowitz, BA, BSc, MBBS, MSc, Ph.D
Profesor Visitante de Psicofarmacología, King´s College Londres
Investigador Clínico en Psiquiatría, (NELFT)
- Evalúe el riesgo de retiro considerando cuatro factores: duración del uso, tipo específico de antidepresivo, dosis y experiencias previas de retiro.
- Los distintos antidepresivos presentan riesgos variables de retiro, siendo los IRSN y la paroxetina los que muestran perfiles de mayor riesgo.
- Monitorice la acatisia durante el retiro de antidepresivos, ya que puede diagnosticarse erróneamente como depresión agitada o manía.

Quiero hablar sobre qué son los efectos de abstinencia y los diagnósticos erróneos que se hacen frecuentemente.
Existe una larga lista de síntomas de abstinencia. Aquí menciono solo un grupo seleccionado: mareos, insomnio, concentración deteriorada, fatiga, dolor de cabeza, temblores, taquicardia, pesadillas. También hay síntomas del estado de ánimo, como humor depresivo, irritabilidad, ansiedad y ataques de pánico.

Sabemos que estos son síntomas de abstinencia y no simplemente un retorno de la condición subyacente de las personas porque en estudios donde se administraron antidepresivos a personas sin ninguna condición de salud mental subyacente, como en estudios con personas con síndromes de dolor, menopausia o incluso en voluntarios sanos, las personas pueden mostrar estos síntomas psicológicos.

Hay algunos síntomas sensoriales bastante distintivos. Mencioné sensaciones de descarga eléctrica en la cabeza o en las extremidades, pero también puede haber sensación de ardor en la piel y todo tipo de síntomas neurológicos. Hay síntomas intestinales, porque hay muchas neuronas serotonérgicas en el intestino. También hay un aumento en los intentos de suicidio en las semanas posteriores a la suspensión de un antidepresivo, incluso en personas que no habían sido suicidas antes, lo que se ha atribuido a los propios efectos de abstinencia y no solo a una recaída.

Y otro síntoma que a menudo se pasa por alto, con grave peligro para los pacientes, es la acatisia. Aunque se reconoce como un efecto a largo plazo del uso de antipsicóticos, también es una consecuencia de la abstinencia de antidepresivos y otros fármacos psiquiátricos, especialmente cuando se hace demasiado rápido. Estos son los pacientes más enfermos que veo en mi práctica. A menudo están inquietos, caminando de un lado a otro. Expresan una sensación de terror. Describen sentir como si su sistema nervioso estuviera en llamas.

La palabra acatisia proviene del griego y significa ‘no poder quedarse quieto’, aunque en algunas personas es más una experiencia interna que involucra un franco caminar de un lado a otro. Estas personas están tan perturbadas que existe un alto riesgo de suicidio, porque no obtienen un descanso semana tras semana, y a veces esta condición puede durar meses e incluso años. Como no es ampliamente reconocida por los clínicos, a menudo se diagnostica erróneamente cuando las personas acuden al servicio de urgencias o a las clínicas como depresión agitada, manía o incluso psicosis.

Otro problema importante es diagnosticar erróneamente la abstinencia de antidepresivos como una recaída. Los pacientes informan que ocurre con frecuencia, pero no se ha estudiado sistemáticamente. En nuestra encuesta a más de 1000 personas de las casi 200,000 en sitios web de apoyo entre pares, fue la razón principal que dieron para estar allí. Es fácil entender por qué ocurre esto, ya que los síntomas de abstinencia pueden incluir ansiedad, estado de ánimo depresivo e insomnio. Y mientras que las guías han descrito estos síntomas como leves y breves durante un par de décadas, cuando alguien con estos síntomas que pueden ser graves o de larga duración llega a su consulta, es fácil pensar en una recaída en lugar de abstinencia.

Hay algunas pistas para distinguir la abstinencia de la recaída. Los efectos de abstinencia tienden a aparecer más rápidamente, a menudo en pocos días después de reducir o suspender un medicamento, pero también pueden retrasarse varias semanas, probablemente porque los efectos secundarios tardan tiempo en acumularse, lo que puede ser muy confuso para los clínicos y los pacientes. Hay síntomas específicos en la abstinencia. Cosas como mareos y sensaciones de descarga eléctrica son muy distintivas de la abstinencia.

Pero de hecho, los síntomas más comunes de abstinencia son los síntomas psicológicos. Y a veces los pacientes les dirán el diagnóstico. Dirán: nunca me he sentido así antes, o esto es mucho más grave que mi condición subyacente. Es muy útil saber cuáles eran los síntomas subyacentes de las personas antes de comenzar la medicación para hacer una comparación. Por ejemplo, si ven a un paciente que comenzó a tomar medicación porque se sentía deprimido, letárgico, pasaba mucho tiempo durmiendo después de que su madre muriera, y ahora, unos años después, cuando deja sus antidepresivos, está ansioso, no puede dormir y tiene ataques de pánico, es mucho más probable que haya desarrollado efectos de abstinencia bastante comunes en lugar de que, coincidentemente, en el momento en que dejó un antidepresivo, desarrollara un trastorno de pánico de nueva aparición, aunque a menudo los clínicos que no están familiarizados con los efectos de abstinencia harán ese diagnóstico erróneo.

El último punto es que si los antidepresivos se reinician poco después de que aparecen los efectos de abstinencia, a menudo hay una rápida resolución de los síntomas, pero si la reinstauración se retrasa por más tiempo, los resultados son mucho más impredecibles. Y los efectos de abstinencia también pueden diagnosticarse erróneamente como síndrome de fatiga crónica, síntomas médicamente inexplicables, trastorno neurológico funcional o una amplia gama de trastornos psiquiátricos, gastroenterológicos y neurológicos, porque sus síntomas se superponen con los criterios diagnósticos de muchas de estas condiciones.

Entonces, ¿qué tan comunes, graves y duraderos son los síntomas de abstinencia? Hubo un estudio de alto perfil publicado sobre este tema en Lancet Psychiatry a finales de 2024 por Henssler y colegas, y reportó que los efectos de abstinencia, si se restan los efectos de abstinencia por nocebo, ocurren solo en 1 de cada 6 personas, y la abstinencia grave solo ocurre en aproximadamente el 3% de las personas. Y eso se vio como un mensaje tranquilizador de que estos efectos de abstinencia no eran tan comunes como algunas otras revisiones sistemáticas habían revelado. El problema con este estudio es que tres cuartas partes de los estudios capturados fueron realizados por compañías farmacéuticas.

Estos fueron estudios de 8-12 semanas. En estos estudios, la abstinencia se evaluó principalmente mediante informes espontáneos, no sistemáticamente. En otras palabras, los pacientes tenían que acudir a los investigadores y decirles si experimentaban algún síntoma extraño en lugar de utilizar una herramienta sistemática. Solo 6 de los 80 estudios utilizaron un instrumento estandarizado. Y en los estudios que utilizaron este instrumento, se encontraron efectos de abstinencia en aproximadamente la mitad de los pacientes.

También restaron lo que llamaron efectos de abstinencia por nocebo, es decir, efectos de abstinencia reportados por personas que dejaban el placebo, pero esta no es una situación comparable. Incluso en su propio estudio, encontraron que las personas que dejaban los antidepresivos tenían seis veces más probabilidades de experimentar efectos de abstinencia graves que aquellas personas que dejaban el placebo. Por lo tanto, no está muy claro que sea razonable restar los efectos de abstinencia menos graves del placebo de los efectos de abstinencia de los antidepresivos.

El otro problema con este estudio es que la duración promedio de exposición a los antidepresivos en los estudios capturados fue de 25 semanas, es decir, menos de seis meses, mientras que sabemos que los pacientes en los Estados Unidos mayormente usan estos medicamentos durante más de cinco años. Sabemos que cuanto más tiempo se toma un antidepresivo, más comunes y graves son los efectos de abstinencia, como ocurre con muchos medicamentos.
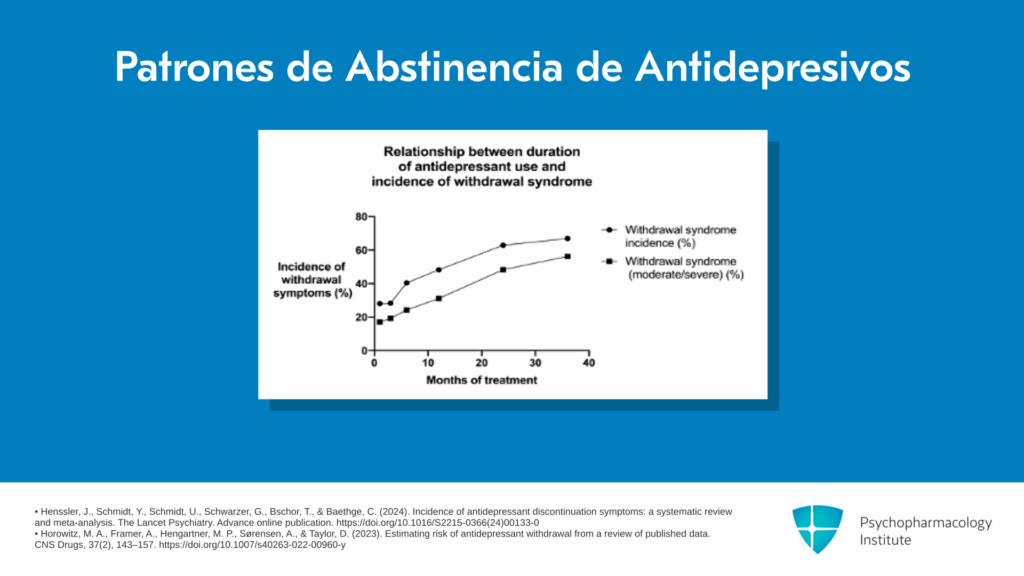
Mirando este gráfico, este es un estudio simple en el que se preguntó a las personas: ¿Cuánto tiempo estuvo tomando un antidepresivo antes de dejarlo? ¿Tuvo efectos de abstinencia? Esa es la línea superior. ¿Y esos efectos de abstinencia fueron moderadamente graves o graves? Esa es la línea inferior. Y pueden ver que después de unos meses de uso, la mayoría de las personas no tuvieron efectos de abstinencia. Solo 1 de cada 3 los tuvo. Y la mayoría de las personas que tuvieron efectos de abstinencia solo tuvieron síntomas leves. Así que solo 1 de cada 5 tuvo síntomas de abstinencia moderadamente graves o graves. Mientras que, una vez que las personas han usado los medicamentos durante más de tres años, dos tercios de las personas tienen efectos de abstinencia, y la mitad de ellos dicen que esos efectos de abstinencia son moderadamente graves o graves. Así que el artículo de Lancet capturó a usuarios a corto plazo, mientras que las personas con las que estamos viendo problemas en la práctica clínica son este gran grupo de usuarios a largo plazo, ahora más de 20 millones de personas en los EE.UU.

Así que creo que hay un mayor reconocimiento de que existen efectos de abstinencia de los antidepresivos, pero todavía hay una falta de reconocimiento sobre el síndrome de abstinencia prolongada de antidepresivos, es decir, este síndrome de larga duración, de meses o años. Esto puede involucrar todos los síntomas de la abstinencia aguda, ataques de pánico, sensibilidad a la luz, problemas de equilibrio, ansiedad, dificultad para concentrarse. Puede ser debilitante. Las personas pueden perder trabajos. Las relaciones pueden desmoronarse. Las personas pueden estar postradas en cama o confinadas en casa.

Para destacar este problema, esto es de un estudio que realizamos con más de 1000 personas y les preguntamos: ¿Qué síntomas tenía antes de que le recetaran un antidepresivo? ¿Y qué síntomas tuvo cuando dejó su antidepresivo después? Y así, por ejemplo, pueden ver que 3 de cada 10 personas eran suicidas antes de que les recetaran un antidepresivo, pero 6 de cada 10 eran suicidas al dejar el antidepresivo. En otras palabras, 3 de cada 10 de este grupo experimentaron suicidabilidad de nueva aparición solo después de dejar un antidepresivo. Y eso es cierto para cada síntoma que analizamos.

Fue aún más marcado para otros síntomas. Muy pocas personas experimentan descargas cerebrales antes de comenzar sus medicamentos y la mayoría las experimenta después de dejarlos. Este es un síndrome distinto.

Ahora, esto es un poco una historia de dos países, el Reino Unido frente a los EE.UU. Así que en las últimas dos décadas, aunque las directrices NICE, es decir, las directrices oficiales del gobierno en el Reino Unido, han descrito los efectos de abstinencia de los antidepresivos como breves y leves, como todavía lo hacen hoy en los EE.UU., ha habido actualizaciones en el Reino Unido en los últimos cinco años. Así, en 2019, los psiquiatras de la cultura mundial realmente salieron en la televisión nacional para decirle al público que puede haber efectos de abstinencia graves y duraderos de los antidepresivos, y el comité de directrices del gobierno actualizó sus directrices para decir que la abstinencia puede durar semanas y varios meses, y puede ser grave, pero no ha habido ninguna actualización de las directrices de la APA desde 2010, y todavía dicen lo que se pensaba que era correcto hace ahora una década y media.

Hay una forma de evaluar el riesgo de abstinencia de alguien. Y muy brevemente, hay cuatro cuestiones principales. Una es la duración del uso. Si alguien es un usuario a corto o largo plazo tiene un efecto muy grande en su riesgo de abstinencia, riesgo muy bajo para unos pocos meses, y riesgo muy alto para más de unos pocos años. Diferentes antidepresivos tienen diferentes riesgos. Particularmente los IRSN y la paroxetina, y quizás la mirtazapina, tienen mayor riesgo que otros antidepresivos, aunque todos los antidepresivos tienen algún riesgo de abstinencia, y eso incluye incluso a la fluoxetina.

La dosis tiene algún papel, dosis bajas o altas. Las dosis altas tienen mayor riesgo. Y la experiencia pasada de las personas con efectos de abstinencia, si han tenido síntomas graves de abstinencia en el pasado al suspender, entonces es probable que eso vuelva a suceder en el futuro.

Y basándose en las Directrices de Desprescripción de Maudsley, le permite calcular una puntuación de riesgo para un paciente en particular y le guía hacia una tasa de reducción.

Los puntos clave para esta sección son: Los síntomas de abstinencia de antidepresivos pueden ser graves y duraderos, meses o años. Los síntomas de abstinencia duran tanto como tardan en resolverse las adaptaciones formadas a la presencia del fármaco, y no solo el tiempo que tarda el fármaco en abandonar el sistema, que sabemos que puede ser meses o años a partir de estudios en animales y clínicos.

Y cuanto más tiempo ha usado un paciente un antidepresivo, más probabilidades tiene de experimentar síntomas de abstinencia, más probabilidades de que esos síntomas sean graves y duraderos. Así que si las personas usan los medicamentos durante unos meses, es probable que no tengan problemas importantes. Si las personas usan los medicamentos durante más de un par de años, es mucho más probable que tengan problemas graves al dejar sus medicamentos. Y algunos antidepresivos como los IRSN y la paroxetina tienen mayor riesgo, pero todos los antidepresivos tienen algún riesgo, incluida la fluoxetina.
Referencias
- Fava, G. A., Gatti, A., Belaise, C., Guidi, J., & Offidani, E. (2015). Withdrawal symptoms after selective serotonin reuptake inhibitor discontinuation: A systematic review. Psychotherapy and Psychosomatics, 84(2), 72–81. https://doi.org/10.1159/000370338
- Gallagher, J. C., Strzinek, R. A., Cheng, R. F., Ausmanas, M. K., Astl, D., & Seljan, P. (2012). The effect of dose titration and dose tapering on the tolerability of desvenlafaxine in women with vasomotor symptoms associated with menopause. Journal of Women’s Health, 21(2), 188–198. https://doi.org/10.1089/jwh.2011.2764
- Valuck, R. J., Orton, H. D., & Libby, A. M. (2009). Antidepressant discontinuation and risk of suicide attempt: a retrospective, nested case-control study. The Journal of Clinical Psychiatry, 70(8), 1069–1077. https://doi.org/10.4088/JCP.08m04943
- Henssler, J., Heinz, A., Brandt, L., & Bschor, T. (2019). Antidepressant withdrawal and rebound phenomena. Deutsches Ärzteblatt International, 116(20), 355-361. https://doi.org/10.3238/arztebl.2019.0355
- Horowitz, M. A., & Taylor, D. (2022). Distinguishing relapse from antidepressant withdrawal: Clinical practice and antidepressant discontinuation studies. BJPsych Advances, 28(5), 297–311. https://doi.org/10.1192/bja.2021.62
- Henssler, J., Schmidt, Y., Schmidt, U., Schwarzer, G., Bschor, T., & Baethge, C. (2024). Incidence of antidepressant discontinuation symptoms: a systematic review and meta-analysis. The Lancet Psychiatry. Advance online publication. https://doi.org/10.1016/S2215-0366(24)00133-0
- Horowitz, M. A., Framer, A., Hengartner, M. P., Sørensen, A., & Taylor, D. (2023). Estimating risk of antidepressant withdrawal from a review of published data. CNS Drugs, 37(2), 143–157. https://doi.org/10.1007/s40263-022-00960-y
- Hengartner, M. P., Schulthess, L., Sorensen, A., & Framer, A. (2020). Protracted withdrawal syndrome after stopping antidepressants: a descriptive quantitative analysis of consumer narratives from a large internet forum. Therapeutic Advances in Psychopharmacology, 10, 2045125320980573. https://doi.org/10.1177/2045125320980573
- Cosci, F., Mansueto, G., & Fava, G. A. (2020). Relapse prevention in recurrent major depressive disorder. A comparison of different treatment options based on clinical experience and a critical review of the literature. International Journal of Psychiatry in Clinical Practice, 24(4), 341–348. https://doi.org/10.1080/13651501.2020.1779308
- Gelenberg, A. J., Freeman, M. P., Markowitz, J. C., Rosenbaum, J. F., Thase, M. E., Trivedi, M. H., & Van Rhoads, R. S. (2010). American Psychiatric Association practice guidelines for the treatment of patients with major depressive disorder. American Journal of Psychiatry, 167(10 Suppl), 9-118. https://doi.org/10.1176/appi.ajp.2010.1001001
- National Institute for Health and Care Excellence. (2022). Medicines associated with dependence or withdrawal symptoms: Safe prescribing and withdrawal management for adults (NICE Guideline NG222). https://tinyurl.com/mw2hv2jr
- Horowitz, M., & Taylor, D. M. (2024). The Maudsley deprescribing guidelines: Antidepressants, benzodiazepines, gabapentinoids and Z-drugs. John Wiley & Sons.
Curso gratuito: Lo esencial de los ISRS
Domine lo esencial de los ISRS con nuestro curso online gratuito.
Fluoxetina, fluvoxamina, paroxetina, sertralina, citalopram y escitalopram
Artículos relacionados:
Programa de actualización 2023 en psicofarmacología clínica
- Formación y actualizaciones basadas en la evidencia, en español.
- Un nuevo curso por mes: actualizaciones permanentes.
- Docentes de Harvard, Yale, Oxford, etc.
Programa de actualización en psicofarmacología 2023-24
- Acceda a certificación internacional por el ACCME de los EEUU.
- Clases por docentes de Harvard, Oxford y Universidades de prestigio internacional.
- Todos los meses recibirá una hora de formación continua.
- Información exclusiva, no disponible en libros y textos de referencia en español.

Curso gratuito: "ISRS: Lo Esencial"
Aprenda lo esencial de los ISRS con nuestro curso online gratuito.
Recibirá un módulo por semana:
- Mecanismo de acción de los ISRS
- Fluoxetina
- Fluvoxamina
- Paroxetina
- Sertralina
- Citalopram y escitalopram

