Explorando el manejo del insomnio en el trastorno depresivo mayor (TDM)
Amit Chopra, MBBS, DFAPA
Psiquiatra y especialista del sueño
Massachusetts General Hospital and
Harvard Medical School
- Antidepresivos sedantes, hipnóticos no benzodiazepínicos y antipsicóticos atípicos pueden utilizarse para el insomnio comórbido con el trastorno depresivo mayor (TDM).
- La TCC-I mejora el insomnio en pacientes con TDM y puede tener efectos antidepresivos.
- La TCC-I digital mejora el insomnio y reduce la incidencia de la depresión.

Bienvenido al vídeo número 7, Estrategias de tratamiento para controlar el insomnio en el trastorno depresivo mayor.
¿Cuáles son las estrategias de tratamiento para controlar el insomnio en pacientes con trastorno depresivo mayor?
El trastorno de insomnio es una afección común y un reto a tratar en pacientes con trastorno depresivo mayor.
El tratamiento del insomnio debe personalizarse para abordar los factores psiquiátricos, médicos, del sueño y del estilo de vida que puedan precipitar y/o perpetuar el insomnio.

En esta sección, discutiremos y evaluaremos la evidencia de múltiples estrategias de tratamiento dirigidas al trastorno de insomnio comórbido con trastorno depresivo mayor.
En segundo lugar, revisaremos la base de evidencias que apoyan la terapia cognitiva conductual o TCC-I, incluida la TCC-I digital, para el tratamiento de las quejas de insomnio en pacientes con trastorno depresivo mayor.
Por último, las intervenciones avanzadas de tratamiento, como la ketamina y las intervenciones de neuromodulación como la estimulación magnética transcraneal o EMT, la terapia electroconvulsiva o TEC y la estimulación nerviosa vagal o ENV, pueden tener potencial para mejorar los resultados del insomnio en pacientes, especialmente en aquellos con depresión mayor resistente al tratamiento.
Las estrategias de tratamiento incluyen estrategias convencionales utilizadas en la práctica clínica como la adición de antidepresivos sedantes, hipnóticos no benzodiacepínicos y el uso de antipsicóticos atípicos.

El insomnio puede mejorar paralelamente a otros síntomas depresivos en respuesta a los fármacos antidepresivos estándar de primera línea como Los ISRS.
Sin embargo, algunos pacientes pueden tener un insomnio grave que resulte intolerable durante las semanas necesarias para que los fármacos antidepresivos hagan efecto o el insomnio puede persistir a pesar de las mejoras en otros síntomas depresivos.

Pueden prescribirse fármacos como la trazodona, la mirtazapina y los antidepresivos tricíclicos como monoterapia o como complemento de tratamientos de primera línea como los ISRS o los IRSN.
Estos fármacos se utilizan habitualmente en la práctica clínica.
Sin embargo, la evidencia que apoya el uso de antidepresivos sedantes en el tratamiento del insomnio en el Trastorno Depresivo Mayor es más bien escasa.

El aumento del sueño de ondas lentas provocado por los antidepresivos sedantes se atribuye al antagonismo 5-HT2A, 2C.
Se aconseja a los clínicos que consideren la posibilidad de interrumpir los antidepresivos sedantes para determinar si el insomnio ha respondido al tratamiento antidepresivo primario con el fin de reducir los efectos secundarios y los riesgos de polifarmacia.
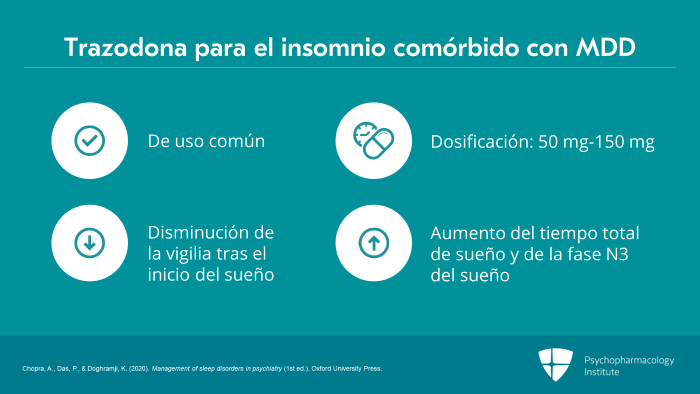
En cuanto a los antidepresivos sedantes, la trazodona, que actúa sobre los receptores 5-HT2 y alfa-1, se utiliza habitualmente para el tratamiento del insomnio en pacientes con trastorno depresivo mayor.
La dosis habitual para el insomnio con el uso de trazodona es de 50 a 150 mg antes de acostarse.
El uso de trazodona se ha asociado con una disminución del despertar tras el inicio del sueño, un aumento del tiempo total de sueño y un aumento de la fase N3 del sueño.

La mirtazapina, que actúa principalmente sobre los receptores histaminérgicos, se utiliza para el tratamiento del insomnio en dosis de 7,5 a 15 mg antes de acostarse.
Se ha asociado con una disminución de la latencia del inicio del sueño, un aumento del tiempo total de sueño y un aumento de la fase N3 del sueño.

Los antipsicóticos atípicos se prescriben cada vez más para el tratamiento del trastorno depresivo mayor y fármacos como la quetiapina, la olanzapina en combinación con fluoxetina, el aripiprazol, el brexpiprazol y la cariprazina han sido aprobados por la FDA como tratamientos complementarios para la depresión mayor.

El papel de los antipsicóticos atípicos en el tratamiento de las quejas de insomnio en pacientes con trastorno depresivo mayor se ha investigado en unos pocos estudios.
Se ha examinado la eficacia de la dosis de liberación prolongada de quetiapina de entre 50 y 300 mg para mejorar los resultados del sueño en pacientes con trastorno depresivo mayor.
Se han notificado mejoras objetivas y subjetivas en la calidad del sueño con la quetiapina de liberación prolongada tanto como complemento como en monoterapia para el trastorno depresivo mayor.

El tratamiento complementario con olanzapina se ha asociado a mejoras en la latencia del inicio del sueño, la eficiencia del sueño y el tiempo total de sueño en pacientes con trastorno depresivo mayor según los hallazgos de la polisomnografía.
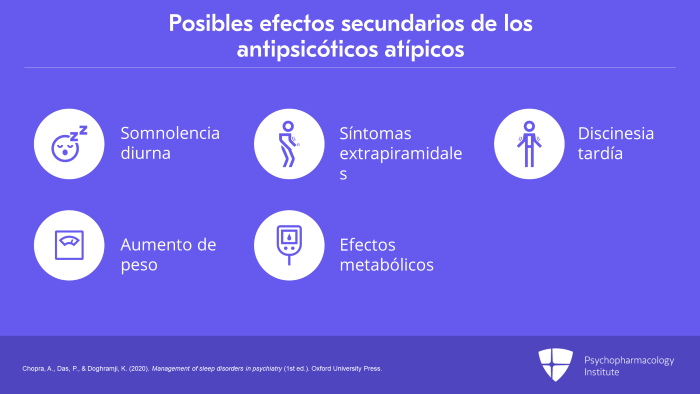
Al prescribir antipsicóticos atípicos, se aconseja a los médicos que vigilen los efectos secundarios como la somnolencia diurna, el aumento de peso, los efectos secundarios extrapiramidales, los efectos secundarios metabólicos y el riesgo de discinesia tardía.

En la literatura se ha informado de la preocupación por los paseos durante el sueño y los comportamientos alimentarios relacionados con el sueño asociados al uso de antipsicóticos atípicos.
Se aconseja a los clínicos que realicen pruebas de detección de la alimentación relacionada con el sueño en pacientes con antipsicóticos atípicos que presenten síntomas de aumento de peso.
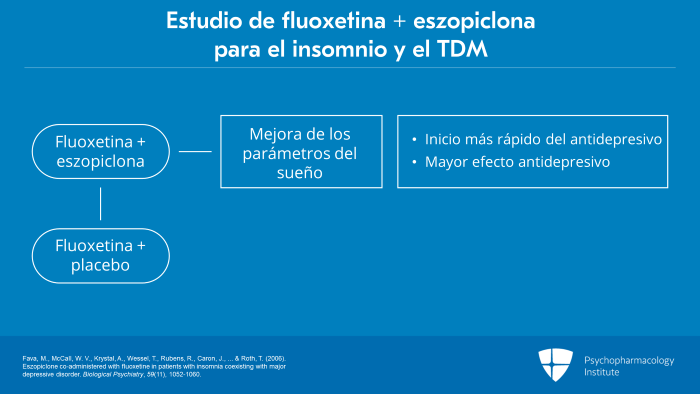
En un estudio en el que se utilizó la combinación de fluoxetina y eszopiclona a una dosis de 3 mg por noche, los autores hallaron mejoras tanto en la calidad subjetiva del sueño como en parámetros objetivos del sueño como el tiempo total de sueño, el tiempo de vigilia tras el inicio del sueño y la eficacia del sueño con el uso de la combinación de fluoxetina y eszopiclona en comparación con fluoxetina y placebo.
Además, los pacientes que recibieron esta combinación de fármacos presentaron un inicio más rápido de la respuesta antidepresiva y una mayor magnitud del efecto antidepresivo en comparación con la combinación de fluoxetina y placebo.
Otros dos estudios que utilizaron zolpidem 10 mg en formulación de liberación inmediata y zolpidem 12,5 mg en formulación de liberación prolongada además de los ISRS mostraron efectos similares en cuanto a los resultados del sueño pero sin aumento de los efectos antidepresivos.
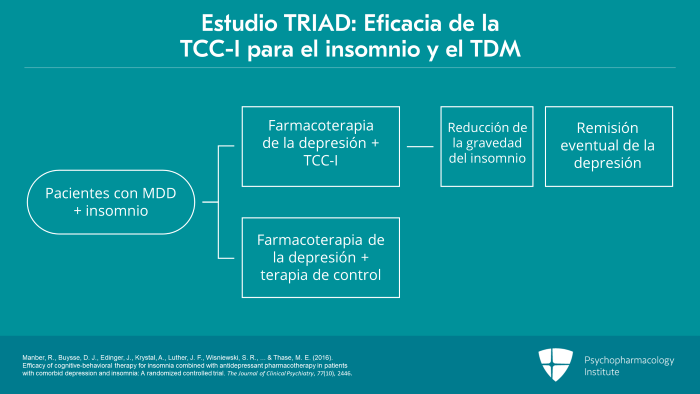
La eficacia de la TCC-I para el insomnio se ha evaluado en pacientes con trastorno depresivo mayor que tomaban tratamientos antidepresivos estándar en múltiples estudios.
En un ensayo controlado aleatorio de 16 semanas en tres centros denominado Estudio sobre el tratamiento del insomnio y la depresión o Estudio TRIAD, 150 participantes adultos con trastorno depresivo mayor e insomnio fueron asignados aleatoriamente a farmacoterapia para la depresión más siete sesiones de TCC-I o terapia de control para el insomnio que incluía educación sobre el sueño.
Los autores observaron que la TCC-I fue superior a la intervención de control en la reducción significativa de la gravedad del insomnio, pero no de la depresión.
Sin embargo, las mejoras en el insomnio a las seis semanas mediaron la remisión final de la depresión, ya que un cambio temprano en la gravedad del insomnio predijo la remisión de la depresión en el grupo TCC-I, pero no en el grupo de control.
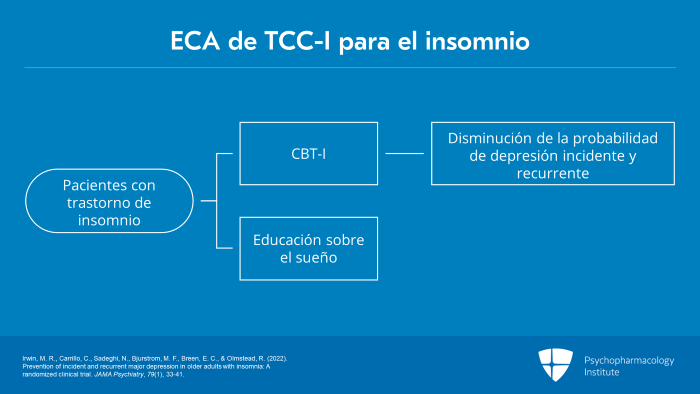
En otro ensayo clínico aleatorizado de 291 pacientes adultos de 60 años o más que padecían un trastorno de insomnio, dos meses de terapia cognitiva conductual para el insomnio o TCC-I dieron lugar a una disminución de la probabilidad de depresión incidente y recurrente durante 36 meses de seguimiento en comparación con la terapia educativa del sueño.
La remisión sostenida del insomnio en los adultos sometidos a TCC-I dio lugar a una disminución de la probabilidad de desarrollar depresión frente a la ausencia de remisión del insomnio en los adultos que recibieron educación sobre el sueño en este estudio.

La TCC-I digital ha sido aprobada por la FDA para el tratamiento del trastorno del insomnio desde 2020. El efecto de la TCC-I digital se ha examinado en el alivio del insomnio y los síntomas del estado de ánimo en diferentes estudios.
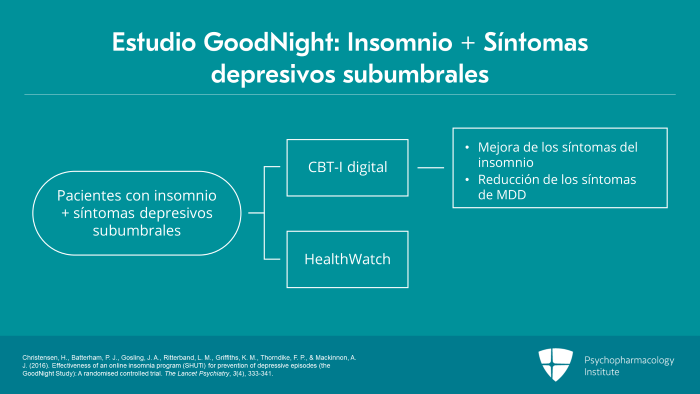
El estudio GoodNight incluyó una muestra de gran tamaño de 1149 pacientes adultos con insomnio y síntomas de depresión por debajo del umbral que fueron asignados aleatoriamente a la TCC-I digital y a HealthWatch, que es un tratamiento placebo basado en Internet.
Los autores informaron de que la TCC-I digital mejoró significativamente los síntomas de insomnio y redujo los síntomas depresivos a las seis semanas y a los seis meses.
Sin embargo, la TCC-I digital no redujo significativamente el número de participantes con trastorno depresivo mayor en comparación con el placebo durante el seguimiento.
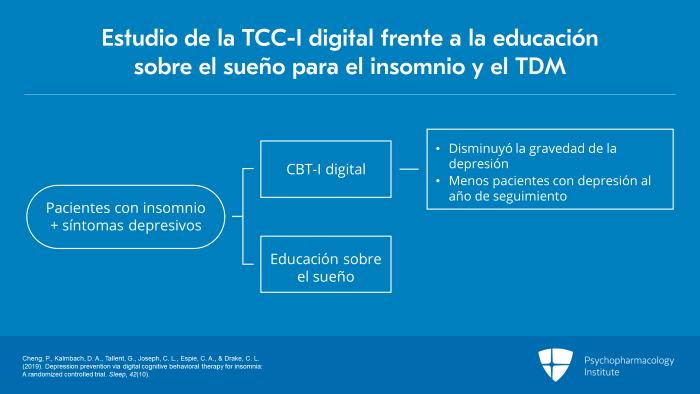
En otro estudio sobre la TCC-I digital, los autores examinaron la eficacia de la TCC-I digital en cuanto a la prevención de la depresión en sujetos con insomnio.
658 adultos con trastorno de insomnio, aproximadamente la mitad de los cuales presentaban síntomas depresivos calificados como moderados o peores al inicio del estudio, fueron asignados aleatoriamente a una TCC-I digital o a educación sobre el sueño en línea.
En el seguimiento de un año, la gravedad de la depresión siguió siendo significativamente menor en el grupo de TCC-I digital en relación con la condición de control. Además, el número de individuos que no declararon depresión en el seguimiento de un año fue un 51% mayor en la condición de TCC-I digital en comparación con la intervención de control.
Además, en los sujetos con depresión mínima o nula basalmente, la tasa de incidencia de depresión moderada a grave al año de seguimiento se redujo a la mitad en la intervención digital CBT-I en relación con la intervención de control.

El insomnio es un factor clínico de riesgo de suicidio independiente de la gravedad de la depresión. Hay datos muy limitados que examinen los efectos de los tratamientos del insomnio sobre las ideaciones suicidas en pacientes con trastorno de insomnio y depresión mayor.
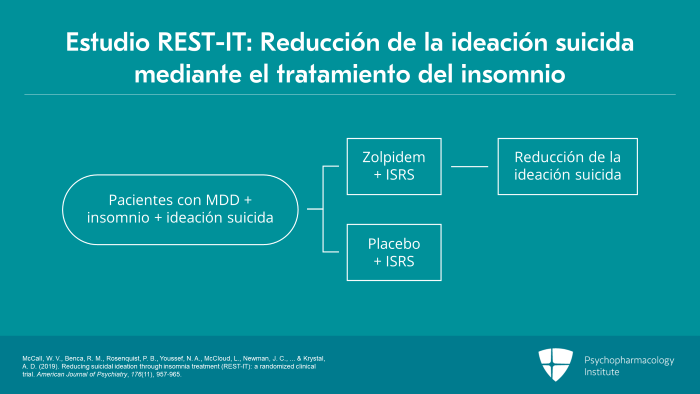
La reducción de las ideaciones suicidas mediante el tratamiento del insomnio o estudio REST-IT examinó los efectos del zolpidem de liberación prolongada frente al placebo con el uso abierto de ISRS en pacientes con depresión mayor, insomnio e IS concurrente en un ECA doble ciego de ocho semanas y tres centros con 103 participantes adultos.
La ideación suicida fue el resultado principal y se midió mediante escalas como la Scale for Suicide Ideation y la Columbia-Suicide Severity Rating Scale. La gravedad del insomnio se evaluó mediante el Índice de Gravedad del Insomnio.
Los autores informaron de que la prescripción conjunta de zolpidem ER 6,25 a 12,5 mg por noche con ISRS redujo la IS particularmente en los pacientes con insomnio más grave.
En este estudio no se registraron muertes ni intentos de suicidio.

Puntos clave.
Para el tratamiento del trastorno de insomnio en pacientes con trastorno depresivo mayor se utilizan diferentes estrategias terapéuticas, como los antidepresivos sedantes, los hipnóticos no benzodiacepínicos y los antipsicóticos atípicos.
Se ha demostrado que la TCC-I mejora el insomnio en pacientes con trastorno depresivo mayor y es probable que tenga efectos antidepresivos.
La TCC-I digital es una intervención eficaz para mejorar los síntomas del trastorno del insomnio y se ha demostrado que reduce significativamente la incidencia de la depresión durante el seguimiento de un año en comparación con las intervenciones de control.
Referencias
- Chopra, A., Das, P., & Doghramji, K. (2020). Management of sleep disorders in psychiatry (1st ed.). Oxford University Press.
- Manber, R., Buysse, D. J., Edinger, J., Krystal, A., Luther, J. F., Wisniewski, S. R., … & Thase, M. E. (2016). Efficacy of cognitive-behavioral therapy for insomnia combined with antidepressant pharmacotherapy in patients with comorbid depression and insomnia: A randomized controlled trial. The Journal of Clinical Psychiatry, 77(10), 2446.
- Fava, M., McCall, W. V., Krystal, A., Wessel, T., Rubens, R., Caron, J., … & Roth, T. (2006). Eszopiclone co-administered with fluoxetine in patients with insomnia coexisting with major depressive disorder. Biological Psychiatry, 59(11), 1052-1060.
- Irwin, M. R., Carrillo, C., Sadeghi, N., Bjurstrom, M. F., Breen, E. C., & Olmstead, R. (2022). Prevention of incident and recurrent major depression in older adults with insomnia: A randomized clinical trial. JAMA Psychiatry, 79(1), 33-41.
- Cheng, P., Kalmbach, D. A., Tallent, G., Joseph, C. L., Espie, C. A., & Drake, C. L. (2019). Depression prevention via digital cognitive behavioral therapy for insomnia: A randomized controlled trial. Sleep, 42(10), zsz150.
- Christensen, H., Batterham, P. J., Gosling, J. A., Ritterband, L. M., Griffiths, K. M., Thorndike, F. P., & Mackinnon, A. J. (2016). Effectiveness of an online insomnia program (SHUTi) for prevention of depressive episodes (the GoodNight Study): A randomised controlled trial. The Lancet Psychiatry, 3(4), 333-341.
- McCall, W. V., Benca, R. M., Rosenquist, P. B., Youssef, N. A., McCloud, L., Newman, J. C., … & Krystal, A. D. (2019). Reducing suicidal ideation through insomnia treatment (REST-IT): a randomized clinical trial. American Journal of Psychiatry, 176(11), 957-965.
Curso gratuito: Lo esencial de los ISRS
Domine lo esencial de los ISRS con nuestro curso online gratuito.
Fluoxetina, fluvoxamina, paroxetina, sertralina, citalopram y escitalopram
Artículos relacionados:
Programa de actualización 2023 en psicofarmacología clínica
- Formación y actualizaciones basadas en la evidencia, en español.
- Un nuevo curso por mes: actualizaciones permanentes.
- Docentes de Harvard, Yale, Oxford, etc.
Programa de actualización en psicofarmacología 2023-24
- Acceda a certificación internacional por el ACCME de los EEUU.
- Clases por docentes de Harvard, Oxford y Universidades de prestigio internacional.
- Todos los meses recibirá una hora de formación continua.
- Información exclusiva, no disponible en libros y textos de referencia en español.

Curso gratuito: "ISRS: Lo Esencial"
Aprenda lo esencial de los ISRS con nuestro curso online gratuito.
Recibirá un módulo por semana:
- Mecanismo de acción de los ISRS
- Fluoxetina
- Fluvoxamina
- Paroxetina
- Sertralina
- Citalopram y escitalopram

