Consideraciones importantes para hacer un cambio a clozapina
Brian J. Miller, M.D., Ph.D., M.P.H.
Profesor de psiquiatría,
Medical College of Georgia at Augusta University,
Augusta, Georgia
- Se debe considerar hacer una prueba con clozapina en todos los pacientes con psicosis resistente al tratamiento.
- Se recomienda ampliamente titular lentamente la clozapina y reducir gradual el antipsicótico previo

A continuación, hablaremos sobre consideraciones importantes para hacer un cambio a clozapina.
Admitiré que mis dos preferencias, si se quiere, en el tratamiento de los pacientes con trastornos psicóticos, son: en primer lugar, utilizar con frecuencia los antipsicóticos inyectables de liberación prolongada (ILP) en pacientes que acepten este enfoque de tratamiento y; en segundo lugar, utilizar frecuentemente la clozapina cuando esté clínicamente indicada.

Desafortunadamente, la clozapina está altamente subutilizada.
Tiene una serie de efectos adversos potencialmente graves. No obstante que, es necesario pasar por un gran número de obstáculos con la clozapina, he visto excelentes resultados en pacientes tratados con ella. De hecho, es nuestro tratamiento estándar para los pacientes con psicosis resistente al tratamiento y, considero que veremos mejores resultados para nuestros pacientes en la medida en que podamos utilizarla.
De modo que, desde mi perspectiva, trato a muchos pacientes con clozapina y la recomiendo a cualquiera que cumpla estos criterios. En consecuencia, esto nos lleva a preguntarnos: ¿cuándo usamos la clozapina?
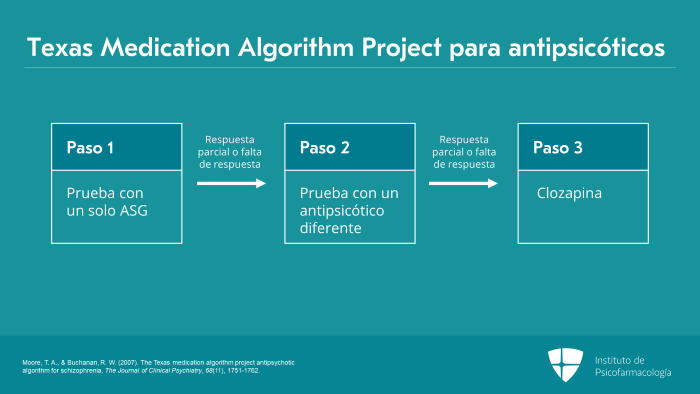
Ahora bien, considero que existe un amplio consenso entre algunos algoritmos y guías de consenso de expertos.
Por ejemplo, según el Texas Medication Algorithm Project, o TMAP, para antipsicóticos, el primer paso sería hacer una prueba con un solo antipsicótico de segunda generación. Si el paciente tiene una respuesta parcial o una falta de respuesta, se debe probar con un antipsicótico diferente. Y, si tiene una respuesta parcial o falta de respuesta a una prueba con el segundo antipsicótico en dosis y duración adecuadas, el tercer paso es iniciar con clozapina.

De manera similar al TMAP para los antipsicóticos, las guías de consenso de expertos de esquizofrenia del PORT, Patient Outcomes Research Team, sugieren que se debe ofrecer la clozapina a los pacientes con esquizofrenia que vuelvan a experimentar síntomas positivos persistentes y clínicamente significativos, luego de dos pruebas adecuadas con otros antipsicóticos.

Esto realmente se contradice con lo que nos encontramos en la práctica clínica, por ejemplo, cuando se hace la historia clínica del paciente y se le pregunta qué antipsicóticos ha recibido en el pasado, no es raro que el paciente mencione cinco o siete antipsicóticos diferentes que han sido probados con relativo éxito o falta de este.
Entonces, le preguntaré al paciente, ¿alguna vez ha escuchado sobre la clozapina o la ha utilizado? Es evidente que no le han informado de la clozapina, a pesar de que pueden haber probado hasta cinco o siete antipsicóticos diferentes.

Sería importante considerar, incluso en una fase más temprana de este algoritmo, hacer una prueba con clozapina en pacientes con antecedentes de suicidio recurrente, violencia o comorbilidad por consumo de sustancias, lo cual siempre es algo significativo, ya que pensamos que, dada la necesidad de monitorización hematológica con clozapina, estos podrían ser algunos de los pacientes que tendrían menos probabilidades de cumplir con las pautas de monitoreo. Sin embargo, estos son probablemente el subgrupo de pacientes que más necesitan clozapina, ya que es muy eficaz en pacientes con conductas violentas y comorbilidad por consumo de sustancias.

Sin embargo, lo más importante es que, los pacientes con síntomas positivos persistentes durante al menos dos años, justifican y, aquellos con más de cinco años, requieren hacer una prueba con clozapina. Entonces, reflexionando sobre esto, realmente podría decirse que, de cierta manera, es una mala práctica no ofrecer clozapina a estos pacientes con síntomas positivos persistentes graves.
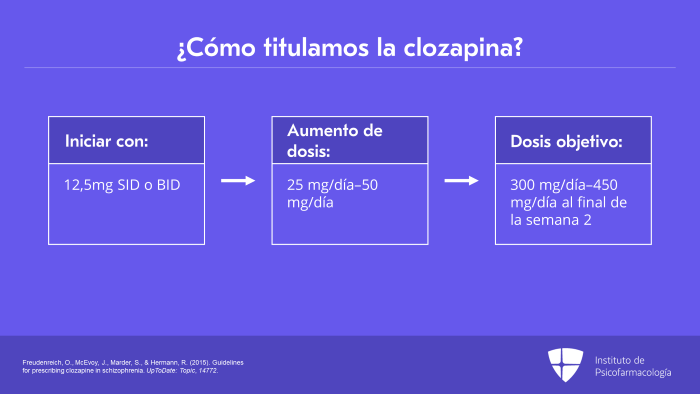
Entonces, ¿cómo titulamos la clozapina?
Las instrucciones del fabricante recomiendan que debemos iniciar con 12,5 mg una o dos veces al día. En mi experiencia clínica, considero que está bien iniciar el primer día con un total de 25 mg de clozapina divididos en dos dosis.
Luego, si el paciente la tolera bien, se puede aumentar esta dosis en 25 mg a 50 mg diarios, hasta llegar a una dosis objetivo de 300 mg/día a 450 mg/día de clozapina, al final de la segunda semana.

Los cambios de dosis subsiguientes no deben hacerse más de una o dos veces por semana, en aumentos que no superen los 100 mg.
Y, por supuesto, es necesaria una titulación cuidadosa y una dosificación dividida para minimizar los riesgos de hipertensión, convulsiones y sedación.
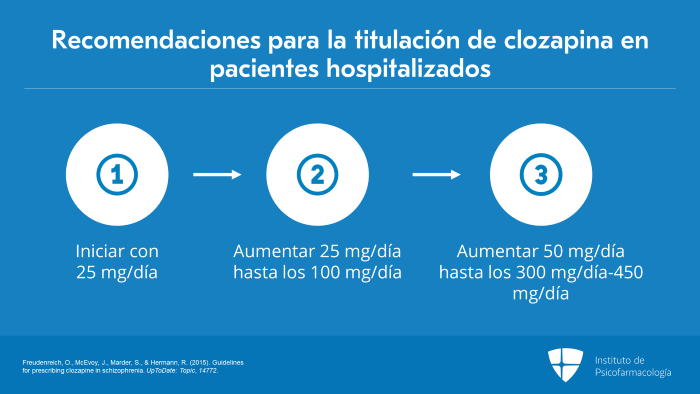
La manera en que abordo al paciente y el tipo de enfoque habitual que utilizo con la clozapina, realmente, depende de si el paciente está hospitalizado o ambulatorio.
Por lo tanto, si el paciente está hospitalizado, tiendo a iniciar con 25 mg/día, el primer día y, en función de cómo la tolere, aumento 25 mg/día, hasta una dosis de 100 mg/día.
A partir de ahí, aumentaré 50 mg/día, hasta alcanzar la dosis objetivo de 300 mg/día a 450 mg/día, para el final de la segunda semana.
En este sentido, estoy de acuerdo con las recomendaciones de las guías de expertos de no hacer aumentos de dosis que excedan los 100 mg. Diría que es mucho más común, para mí, hacer aumentos en intervalos de 50 mg.
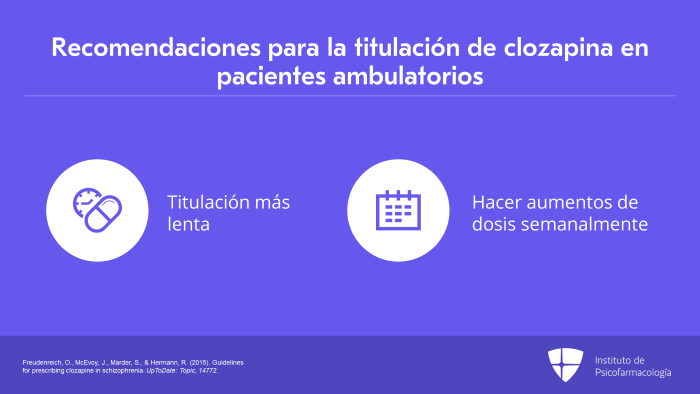
Ahora bien, en el caso de los pacientes ambulatorios, sí se justifica hacer una prueba con clozapina, pero los tratamos de manera ambulatoria y no requieren hospitalización, considero que se debe hacer una titulación más lenta.
Para muchos pacientes y familias, puede ser confuso intentar cambiar o aumentar la dosis todos los días mientras están en su casa. Por mi propia experiencia clínica, descubrí que es un poco más fácil hacer los aumentos de la dosis semanalmente, con cada nueva receta.

La titulación podría ser de 25 mg/día en la semana uno, 50 mg/día en la semana dos, 75 mg/día en la semana tres y 100 mg/día en la semana cuatro y, a partir de ahí, aumentaría 50 mg por semana hasta alcanzar la dosis objetivo.

Entonces, ¿qué hacemos con el antipsicótico previo al cambio cuando vamos a hacer un cambio a clozapina?
Tal vez recuerden que mencioné la estrategia de cambio de solapamiento y retirada, que es la estrategia principal que vamos a usar cuando hacemos un cambio a clozapina.
Es común comenzar a reducir el antipsicótico previo al cambio gradualmente, una vez que se llega a una dosis de clozapina de 100 mg/día a 200 mg/día.
Por lo general, me siento bastante cómodo disminuyendo el antipsicótico previo al cambio cuando llego a una dosis de clozapina de 100 mg/día a 150 mg/día. Por lo tanto, no es raro que cuando hago el siguiente aumento de clozapina, de 100 mg/día a 150 mg/día, es cuando empiezo a disminuir la dosis del antipsicótico previo al cambio.
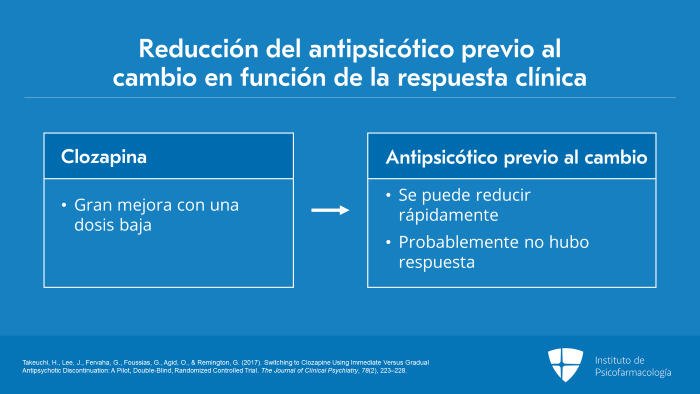
En este sentido, diría que se puede reducir la dosis del antipsicótico previo al cambio en función de la respuesta clínica del paciente.
Entonces, si el paciente persiste con síntomas positivos y al final de una o dos semanas ha tenido una gran mejora con dosis bajas de clozapina, entonces, probablemente, podamos atribuir esa mejoría clínica a los efectos de la clozapina. De modo que, podemos reducir rápidamente el antipsicótico previo al cambio, ya que la evidencia nos muestra que no estaba respondiendo al mismo.

Por lo tanto, un enfoque sería reducir un cuarto de la dosis del antipsicótico previo al cambio, una o dos veces por semana, y nuevamente, la velocidad de reducción está influenciada por la situación clínica.

Por lo tanto, si el paciente está hospitalizado, considero que podrían reducir un cuarto de la dosis, dos veces por semana, mientras que, con los pacientes ambulatorios, probablemente sea más fácil hacer las reducciones de la dosis una vez por semana, especialmente, si se atiende al paciente en la clínica semanalmente durante la fase inicial del tratamiento con clozapina.

Realmente no hay mucha evidencia en la literatura sobre cuándo y cómo suspender el antipsicótico previo al cambio.
Dicho esto, si hay una necesidad urgente de suspenderlo a causa de algún efecto adverso grave, entonces, el antipsicótico previo al cambio debe suspenderse inmediatamente.
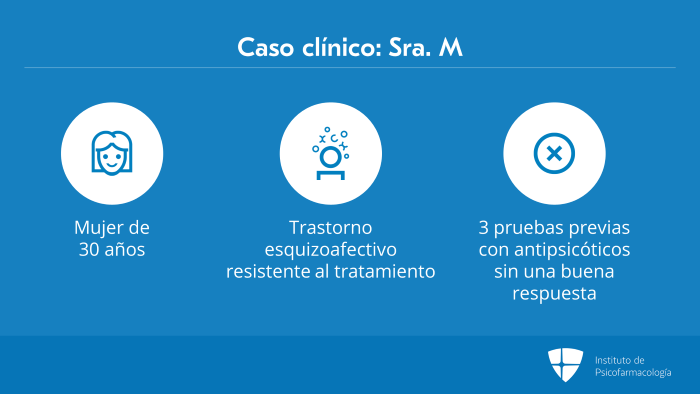
Pasemos a un caso clínico sobre cómo se podría desarrollar esto en la práctica clínica.
La Sra. M es una mujer caucásica de 30 años con antecedentes de trastorno esquizoafectivo resistente al tratamiento. Ella presentó tres pruebas previas con antipsicóticos sin una buena respuesta, dos atípicos y uno típico, ambos, con una dosis y duración adecuadas.
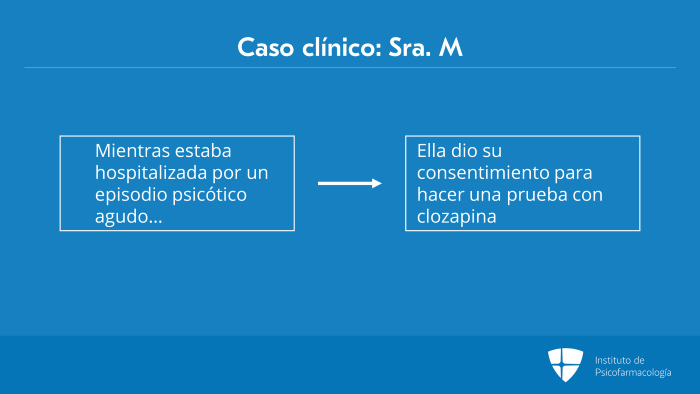
Mientras la Sra. M estaba hospitalizada por un episodio psicótico agudo, debido a una mala respuesta terapéutica, dio su consentimiento para hacer una prueba con clozapina.

La Sra. M toleró la dosis inicial de clozapina de 12,5 mg dos veces al día. Esta se incrementó en 25 mg por día hasta una dosis de 100 mg/día en el cuarto día. A partir de entonces, se aumentó la dosis de clozapina en 50 mg diarios durante los siguientes seis días hasta una dosis de 400 mg/día el undécimo día, y, durante la semana siguiente, se continuó con esa dosis hasta que fue dada de alta.
A partir del cuarto día, cuando la Sra. M tomaba 100 mg/día de clozapina, su antipsicótico previo al cambio, olanzapina 20 mg/día, se empezó a reducir en 5 mg dos veces por semana, hasta que se suspendió 10 días después, el día 14.
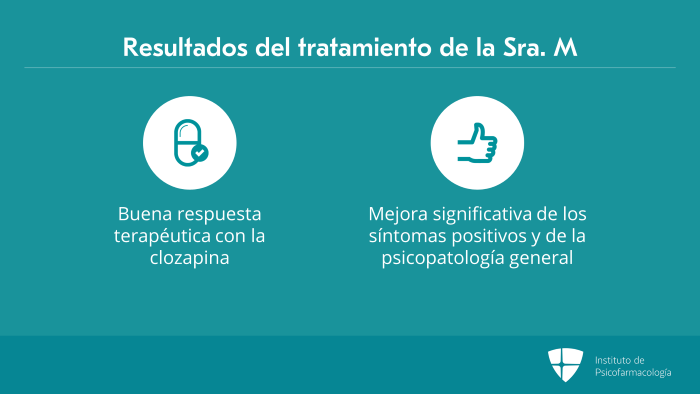
La Sra. M tuvo una buena respuesta terapéutica con la clozapina, con una mejora clínicamente significativa de los síntomas positivos y de la psicopatología general.
Asimismo, considero que esta situación no es inusual cuando se comienza el tratamiento con la clozapina y este es un ejemplo claro, sin efectos adversos significativos, de cómo el cambio a la clozapina se puede lograr de una manera segura y bastante rápida.

Pasemos a los puntos clave.
Se debe considerar seriamente hacer una prueba con clozapina en todos los pacientes con psicosis resistente al tratamiento, utilizando algoritmos basados ??en evidencia y guías de consenso de expertos.
Por lo tanto, quiero recordarles que se recomienda de manera contundente la titulación lenta de la clozapina, a menudo con dosis divididas, así como la reducción gradual del antipsicótico previo al cambio.
Referencias
- Moore, T. A., & Buchanan, R. W. (2007). The Texas medication algorithm project antipsychotic algorithm for schizophrenia. The Journal of Clinical Psychiatry, 68(11), 1751-1762.
- Buchanan, R. W., Kreyenbuhl, J., Kelly, D. L., Noel, J. M., Boggs, D. L., Fischer, B. A., Himelhoch, S., Fang, B., Peterson, E., Aquino, P. R., & Keller, W. (2009). The 2009 schizophrenia PORT Psychopharmacological treatment recommendations and summary statements. Schizophrenia Bulletin, 36(1), 71-93.
- Freudenreich, O., McEvoy, J., Marder, S., & Hermann, R. (2015). Guidelines for prescribing clozapine in schizophrenia. UpToDate: Topic, 14772.
- Takeuchi, H., Lee, J., Fervaha, G., Foussias, G., Agid, O., & Remington, G. (2017). Switching to Clozapine Using Immediate Versus Gradual Antipsychotic Discontinuation: A Pilot, Double-Blind, Randomized Controlled Trial. The Journal of Clinical Psychiatry, 78(2), 223–228.
Curso gratuito: Lo esencial de los ISRS
Domine lo esencial de los ISRS con nuestro curso online gratuito.
Fluoxetina, fluvoxamina, paroxetina, sertralina, citalopram y escitalopram
Artículos relacionados:
Programa de actualización 2023 en psicofarmacología clínica
- Formación y actualizaciones basadas en la evidencia, en español.
- Un nuevo curso por mes: actualizaciones permanentes.
- Docentes de Harvard, Yale, Oxford, etc.
Programa de actualización en psicofarmacología 2023-24
- Acceda a certificación internacional por el ACCME de los EEUU.
- Clases por docentes de Harvard, Oxford y Universidades de prestigio internacional.
- Todos los meses recibirá una hora de formación continua.
- Información exclusiva, no disponible en libros y textos de referencia en español.

Curso gratuito: "ISRS: Lo Esencial"
Aprenda lo esencial de los ISRS con nuestro curso online gratuito.
Recibirá un módulo por semana:
- Mecanismo de acción de los ISRS
- Fluoxetina
- Fluvoxamina
- Paroxetina
- Sertralina
- Citalopram y escitalopram

