Manejo del estreñimiento asociado a la clozapina
Jonathan Meyer, M.D.
Profesor clínico voluntario de psiquiatría,
University of California, San Diego
- Deben evitarse los laxantes formadores de masa que contengan psyllium para tratar el estreñimiento de los pacientes que toman clozapina.
- Todos los pacientes deben iniciar con docusato.
- Después del docusato, agregar un laxante osmótico y luego un estimulante.
- Si la combinación de estos tres laxantes no es beneficiosa, utilizar secretagogos.

El estreñimiento representa uno de los efectos adversos más graves de la clozapina y todos los médicos deben convertirse en expertos en su manejo.
La incidencia del estreñimiento es muy alta, de hasta un 60 %.
En cuanto al íleo, la tasa alcanza el 1,3 % y, en algunos casos, puede ser mortal.
De hecho, en enero de 2020, la FDA de los EE. UU. emitió una advertencia en un boletín sobre los pacientes que desarrollan íleo por el uso de clozapina.

La razón por la que el estreñimiento es un problema tan grave es porque la clozapina es un potente anticolinérgico.
El tiempo promedio de tránsito colónico, o TTC, en adultos sanos es de 24 horas, pero los pacientes que toman clozapina tienen un tiempo promedio de tránsito colónico de 110 horas. Incluso cuando se trata a estos pacientes que toman clozapina con dosis máximas de cada una de las tres clases más habituales de laxantes, como el docusato, más un osmótico, más un estimulante, la media del tiempo de tránsito colónico sigue siendo elevada, de 62 horas.

Debido a que el TTC, tiempo de tránsito colónico, es tan lento, no se deben utilizar laxantes formadores de masa que contengan psyllium para tratar el estreñimiento de los pacientes que toman clozapina.
Esto se debe a que la motilidad es tan lenta que el psyllium puede exacerbar el problema, ya que se asienta en el colon y se seca. En términos técnicos, significa que se espesa.

¿Cuáles son los principios básicos?
El primero es que la clozapina es un anticolinérgico, por lo que debemos minimizar el uso de otros anticolinérgicos de acción sistémica.

A continuación, vamos a detallar los fármacos anticolinérgicos que podría estar recibiendo el paciente y cómo manejarlos.
Los psicofármacos con mayor efecto anticolinérgico son la clorpromazina, la olanzapina, la quetiapina a dosis altas (más de 600 mg/día) y los tricíclicos.
Estos fármacos deben reducirse gradualmente a medida que se agrega la clozapina, con el objetivo de suspenderlos en las primeras cuatro a seis semanas.

La siguiente clase de fármacos con gran efecto anticolinérgico son los antiparkinsonianos: benztropina, difenhidramina o trihexifenidilo. Estos fármacos deben suspenderse gradualmente durante las primeras dos a cuatro semanas de la titulación de la clozapina.

Por último, debemos considerar los fármacos anticolinérgicos no psiquiátricos. Los fármacos de acción vesical, como la oxibutinina, la tolterodina y el trospio, y si por algún motivo el paciente está tomando glicopirrolato, también deben suspenderse gradualmente cuando se incorpore la clozapina.
Como comentamos, puede que en algún momento tengan que reincorporar el glicopirrolato para manejar la sialorrea, sin embargo, es preferible evitarlo cuando se inicia el tratamiento con clozapina.

Además, cuando se comienza el tratamiento con clozapina, inicialmente se debe suspender el suplemento de hierro. A menudo, los pacientes pueden dejar de tomar hierro durante varias semanas sin que esto les cause un problema. Una vez que el paciente reciba una dosis estable de clozapina y se solucione el problema del estreñimiento, se puede volver a incorporar el hierro.
Es importante enfatizar en que los pacientes informen si llegan a presentar ausencia de deposiciones durante más de 48 horas.
Además, por supuesto, se debe fomentar la ingesta de líquidos y el ejercicio.
Los cuidadores también deben recibir la misma información para que puedan ayudar a supervisar si su familiar en tratamiento con clozapina está empezando a desarrollar el problema de ausencia de deposiciones durante más de 48 horas.

¿Todos los pacientes que empiezan el tratamiento con clozapina deben rutinariamente iniciar con docusato en dosis de 250 mg una o dos veces al día.
El paciente está tomando docusato, mientras se titula la clozapina. A pesar de ello, el paciente se constipa. ¿Cuál es el siguiente paso?
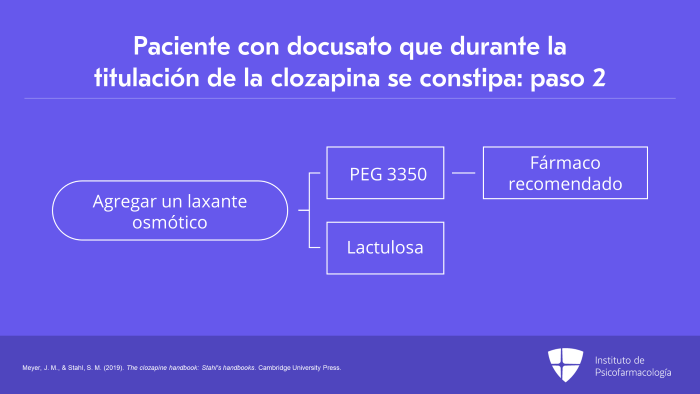
El segundo paso es agregar un laxante osmótico. Los dos fármacos disponibles son el PEG 3350, o polietilenglicol 3350, y la lactulosa.
El PEG 3350 cuenta con mayor evidencia sobre su eficacia para el estreñimiento y es el fármaco que recomendamos para el segundo paso.
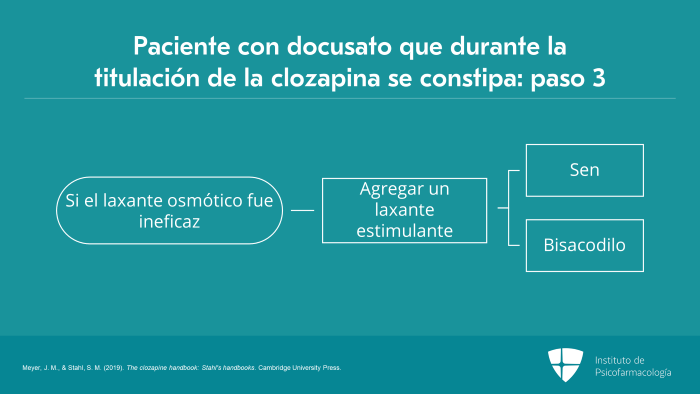
Si esa combinación no es eficaz, entonces pasaremos a los estimulantes. Las opciones de laxantes estimulantes son el sen o el bisacodilo, que se agregarán y aumentarán hasta la dosis máxima diaria.
Antiguamente se pensaba que el uso de laxantes estimulantes podía dañar el tono muscular del colon. Sin embargo, se demostró que esto no es cierto. Por lo que, en el tercer paso, agregaremos estos laxantes.
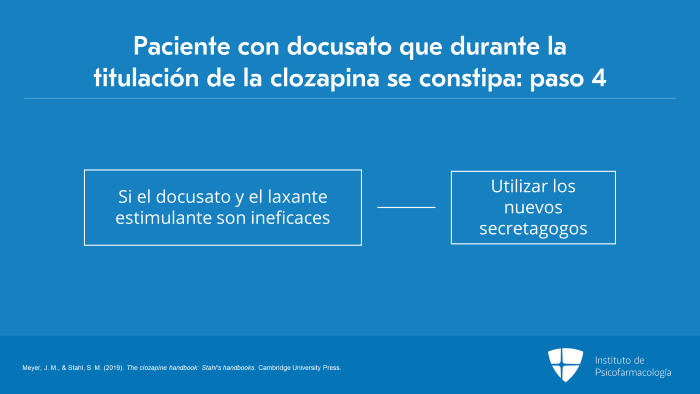
Cuando no se obtiene respuesta con la combinación de docusato, más un osmótico, más un estimulante, el último paso en el tratamiento del estreñimiento asociado a la clozapina es utilizar los nuevos secretagogos, que están disponibles desde hace varios años.
Esto se debe a que si se le suspende la clozapina al paciente, a menudo no hay nada más que ofrecerle para tratar su enfermedad resistente al tratamiento.

Existen cuatro secretagogos que están disponibles a nivel mundial.
Quiero hacer algunos comentarios sobre cada uno de ellos. Se deben administrar con alimentos y agua y no tienen interacciones farmacológicas.

Estos son los cuatro secretagogos disponibles a nivel mundial. El primero es la lubiprostona. Actúa como un análogo de la prostaglandina E1. La dosis inicial es de 8 mcg BID. La dosis máxima es de 24 mcg BID.
El segundo secretagogo disponible es la linaclotida. Actúa como agonista de la guanilato ciclasa C. La dosis inicial es de 145 mcg/día. La dosis máxima es de 290 mcg/día. La única observación es que debe administrarse más de 30 minutos antes de la primera comida del día.

El tercer laxante disponible en los EE. UU. es la plecanatida. También es un agonista de la guanilato ciclasa C. La dosis inicial es de 3 mg/día y esa es la única dosis, 3 mg/día. Es fácil de usar, por lo que los invito a probarla.
El último laxante de la lista es la prucaloprida. Lleva más de diez años disponible fuera de los EE.UU. y existen reportes de casos de pacientes que la utilizan en Australia y otros lugares para el estreñimiento asociado a la clozapina. Actúa como agonista del receptor 5-HT4. La dosis inicial y, la única posible, es de 2 mg/día.

En el California Department of State Hospitals tenemos una amplia experiencia con la lubiprostona y la linaclotida. Curiosamente, consideramos que la linaclotida puede ser un poco más eficaz y la consideramos como nuestro secretagogo de elección.
No obstante, lo más importante es que los utilicemos. De lo contrario, terminaremos retirándole la clozapina al paciente y eso no es conveniente.
A menudo, cuando iniciamos los secretagogos, son tan eficaces que podemos retirar algunos de los fármacos anteriores que se habían agregado, como los estimulantes y los osmóticos.

Lo más importante es que, en cualquier momento de este proceso, si el paciente experimenta dolor abdominal grave o vómitos fecaloides, se debe considerar como una emergencia y el paciente debe acudir a un servicio de urgencias.

Pasemos a los puntos clave. Deben evitarse los laxantes formadores de masa que contengan psyllium para tratar el estreñimiento de los pacientes que toman clozapina.
Todos los pacientes deben iniciar con docusato.

Después del docusato, los siguientes fármacos a agregar son los laxantes osmóticos y, luego, los estimulantes. Por último, si la combinación de estos tres fármacos falla, utilizar los secretagogos.
Referencias
- Nielsen, J., & Meyer, J. M. (2012). Risk factors for ileus in patients with schizophrenia. Schizophrenia Bulletin, 38(3), 592–598.
- Every-Palmer, S., & Ellis, P. M. (2017). Clozapine-induced gastrointestinal hypomotility: A 22-year bi-national pharmacovigilance study of serious or fatal ‘slow gut’ reactions, and comparison with international drug safety advice. CNS Drugs, 31(8), 699–709.
- Meyer, J. M., & Stahl, S. M. (2019). The clozapine handbook: Stahl’s handbooks. Cambridge University Press.
- Meyer, J. M., & Cummings, M. A. (2014). Lubiprostone for treatment-resistant constipation associated with clozapine use. Acta Psychiatrica Scandinavica, 130(1), 71-72.
Curso gratuito: Lo esencial de los ISRS
Domine lo esencial de los ISRS con nuestro curso online gratuito.
Fluoxetina, fluvoxamina, paroxetina, sertralina, citalopram y escitalopram
Artículos relacionados:
Programa de actualización 2023 en psicofarmacología clínica
- Formación y actualizaciones basadas en la evidencia, en español.
- Un nuevo curso por mes: actualizaciones permanentes.
- Docentes de Harvard, Yale, Oxford, etc.
Programa de actualización en psicofarmacología 2023-24
- Acceda a certificación internacional por el ACCME de los EEUU.
- Clases por docentes de Harvard, Oxford y Universidades de prestigio internacional.
- Todos los meses recibirá una hora de formación continua.
- Información exclusiva, no disponible en libros y textos de referencia en español.

Curso gratuito: "ISRS: Lo Esencial"
Aprenda lo esencial de los ISRS con nuestro curso online gratuito.
Recibirá un módulo por semana:
- Mecanismo de acción de los ISRS
- Fluoxetina
- Fluvoxamina
- Paroxetina
- Sertralina
- Citalopram y escitalopram

